von Tilo Mörgen (Dipl. Soz., Pohltherapeut)
Expertenprüfung - Artikel geprüft von:
ISG-Beschwerden, Schmerzen unterer Rücken / oberer Rücken, Bewegungseinschränkungen, Haltungsprobleme
APP für Iphone, Mobilphone und PADS - DOWNLOAD
Pudendusneuralgie, CPPS, Reizblase und anderen Beschwerden in Unterbauch, Vagina, Beckenboden, Rektum
Kauflink zum Onlinekurs für Frauen
Pudendusneuralgie, Prostatitis, CPPS, Potenzstörungen und anderen Beschwerden in Unterbauch, Beckenboden und Rektum
Kauflink zum Onlinekurs für Männer
Die Kurse basieren auf meinem Buch „Unter der Gürtellinie“, das 2020 im Droemer-Knaur -Verlag erschien. Kurs und Buch beinhalten fast zehn Jahre Erfahrung in der Behandlung muskulär bedingter Beschwerden im urogenitalen Bereich nach dem Konzept der Pohltherapie® sowie auf dem Buch gemeinsam mit Tilo Mörgen geschrieben: "Rückenschmerzen selbst behandeln mit der Pohltherapie" erschienen 2021 im Droemer-Knaur-Verlag.
 Autor(in): Renate Bruckmann und Tilo Mörgen
Autor(in): Renate Bruckmann und Tilo Mörgen
Rückenschmerzen selbst behandeln mit der Pohltherapie
mit einfachen Übungen endlich schmerzfrei werden (erhältlich ab 20. August 2021)
In der Pohltherapie® geht man davon aus, dass Beschwerden durch falsche Gewohnheiten und Haltungsmuster im Alltag entstehen. Solange wir nicht mitbekommen, wie wir am PC sitzen, wie wir gehen oder all die anderen alltäglichen Dinge tun, können wir unsere Schmerzen nicht dauerhaft loswerden. Der praktische Gesundheitsratgeber vermittelt das Grundverständnis für die gängigsten Rücken-Beschwerden und ermächtigt zur wirksamen Selbsthilfe.
Das Buch ist untergliedert in Programme für den unteren und den oberen Rücken. Mithilfe der Hände und ein paar gängigen Tools behandeln und bewegen die Betroffenen ihre Muskeln und Faszien und lösen so Verspannungen, die zu ihren chronischen oder akuten Schmerzen führen.
Viele Abbildungen illustrieren die Anatomie, und Fotos zeigen Schritt für Schritt, wie die Übungen durchgeführt werden sollten.
Da es nach Grad der Beschwerden sinnvoll ist, unterschiedlich intensive Bewegungsübungen zu machen, gibt es ein einfaches Ampelsystem: Rot für Übung bei sehr starken bis starken Rücken-Beschwerden und Hexenschuss; Grün für Übung bei mittleren bis schwachen Rücken-Beschwerden und zur Vorbeugung.
Ein Rücken-Programm dauert vier Tage und bietet am Ende Hinweise zu Dos and Don’ts in Bezug auf Job, Sport und Alltag. 15 Minuten-Übungsprogramme helfen nach dem Schmerz-Behandlungs-Programm dabei, das Erreichte zu erhalten und eine optimale Rücken-Gesundheit zu erreichen.
von : Tilo Mörgen (Diplom Soziologe, Fachautor)
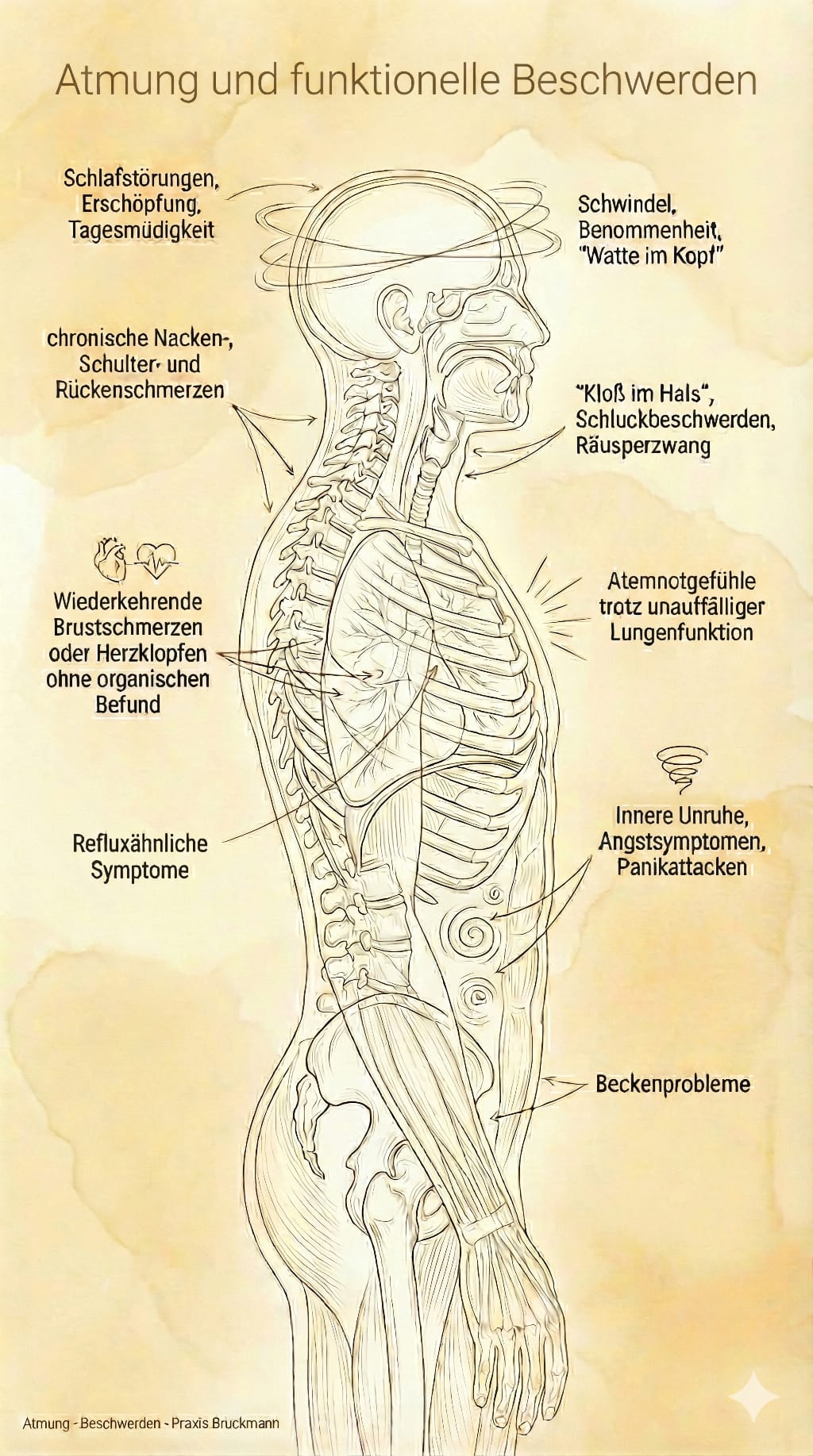 Atmung: Funktionelle Beschwerden - Praxis Bruckmann 2026Wir zeigen, wie man funktionelle Atemstörungen erkennt und welche Behandlungsmöglichkeiten es gibt, z. B. durch gezieltes Atemtraining und manuelle Therapie (u. a. Pohltherapie®). Wie hängen Atmung, Muskel‑ und Faszienspannung, Nervensystem und Stress zusammen – und warum verstärkt „falsches“ Atmen viele Beschwerden wie Nacken‑, Rücken‑, Brustschmerzen, Erschöpfung oder sogar Angstgefühle.
Atmung: Funktionelle Beschwerden - Praxis Bruckmann 2026Wir zeigen, wie man funktionelle Atemstörungen erkennt und welche Behandlungsmöglichkeiten es gibt, z. B. durch gezieltes Atemtraining und manuelle Therapie (u. a. Pohltherapie®). Wie hängen Atmung, Muskel‑ und Faszienspannung, Nervensystem und Stress zusammen – und warum verstärkt „falsches“ Atmen viele Beschwerden wie Nacken‑, Rücken‑, Brustschmerzen, Erschöpfung oder sogar Angstgefühle.
„Gute“ Atmung bedeutet nicht „so tief wie möglich einatmen“, sondern: ruhig, eher leise, überwiegend durch die Nase, mit Bewegung vor allem im Bauch‑ und unteren Rippenbereich. Dabei arbeiten vor allem das Zwerchfell, der große Atemmuskel unter der Lunge und der Bauchmuskel und weniger die Hals‑ und Schultermuskeln.
Wichtige Punkte:
Unter Stress oder bei Gewohnheit atmen viele Menschen zu schnell, zu viel und zu hoch in den Brustkorb, oft mit offenem Mund. Das man „Stressatmung“ oder Hyperventilationssyndrom. Typische Merkmale:
Mögliche Folgen:
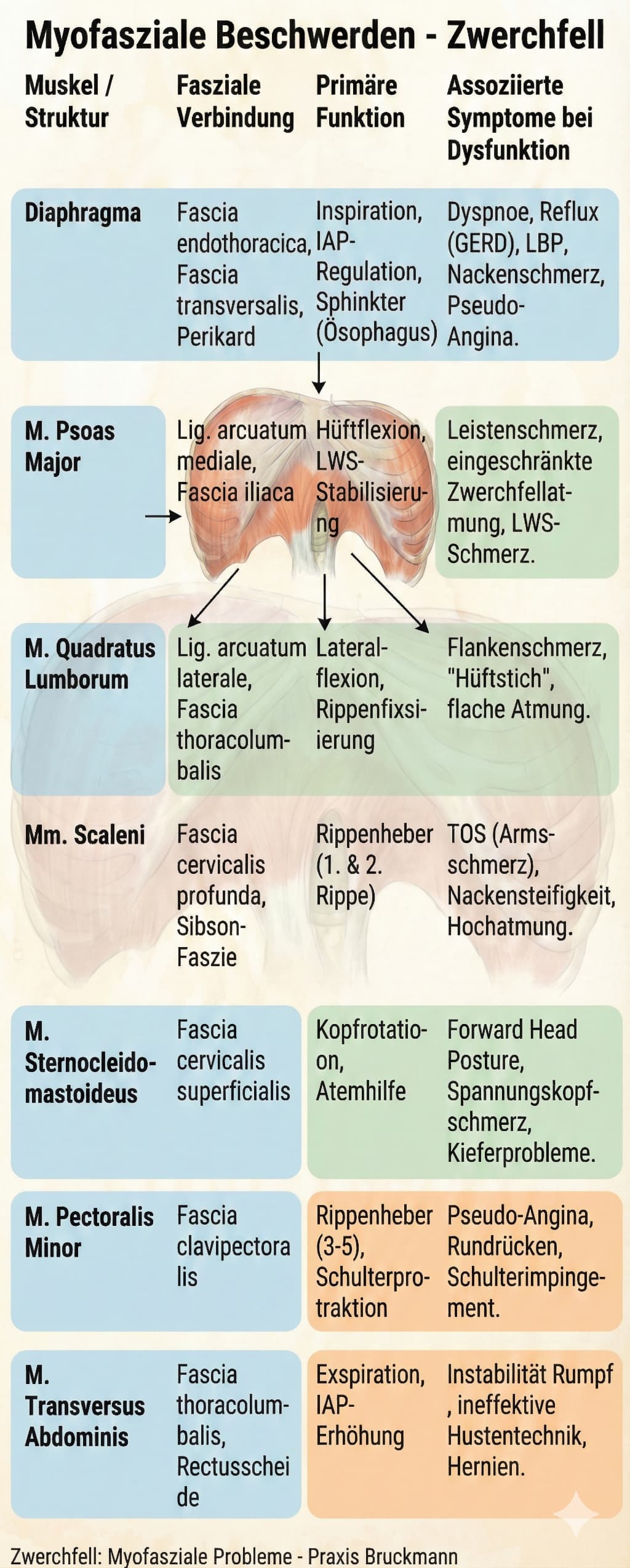
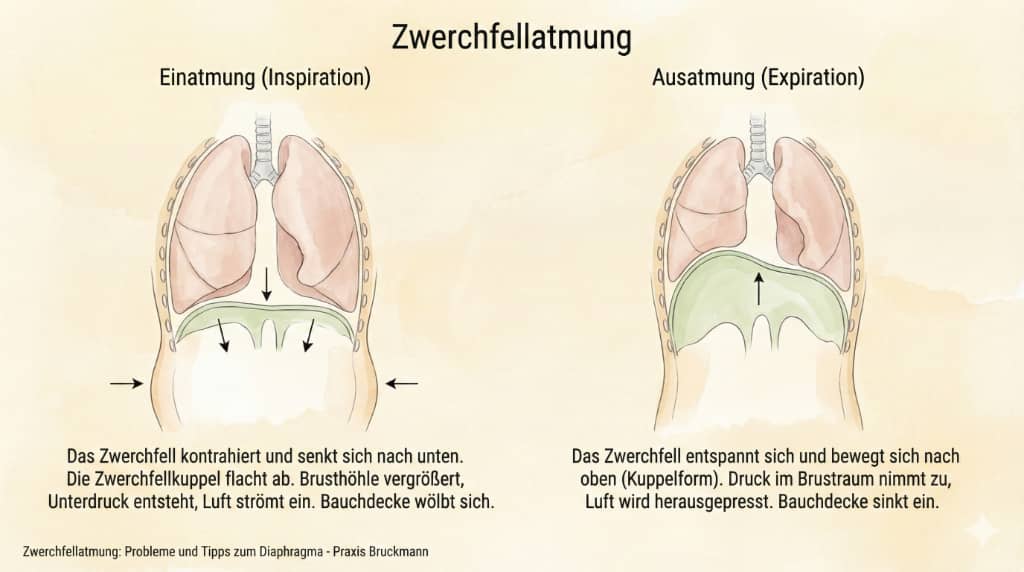 Wenn das Zwerchfell nicht mehr gut arbeitet, müssen andere Muskeln „einspringen“, vor allem im Nacken und an den Schultern. Diese Muskeln sind für Dauerarbeit nicht gedacht und entwickeln leicht schmerzhafte Verspannungen und Triggerpunkte.
Wenn das Zwerchfell nicht mehr gut arbeitet, müssen andere Muskeln „einspringen“, vor allem im Nacken und an den Schultern. Diese Muskeln sind für Dauerarbeit nicht gedacht und entwickeln leicht schmerzhafte Verspannungen und Triggerpunkte.
Wichtige Zusammenhänge:
Nicht alle Ärzte sind auf Atemmuster spezalisiert. Zunächst müssen aber auch organische Erkrankungen (z. B. Herz‑ oder Lungenerkrankungen) ärztlich ausgeschlossen werden, etwa durch Pulsoxymetrie, Lungenfunktionstest, EKG und ggf. bildgebende Verfahren. Bleiben diese Befunde unauffällig, rückt das Atemmuster in den Fokus.
Eine potentiell erfolgreiche Behandlung spricht meist mehrere Ebenen gleichzeitig an: Atmung, Haltung, Muskulatur, Nervensystem und Umgang mit Stress.
Mögliche Ansätze:
Es lohnt sich ein genauer Blick auf das Atemmuster insbesondere bei:
Atmung ist mehr als Luft holen: Sie beeinflusst Muskeln, Faszien, Herz‑Kreislauf‑System, Nervensystem und Ihre Stressreaktion. Viele hartnäckige Beschwerden – besonders im Kopf‑, Nacken‑ und Rückenbereich oder bei unerklärter Luftnot und Angst – haben eine wichtige Atemkomponente, die in der Diagnostik und Therapie bewusst mitberücksichtigt und behandelt werden sollte.
________________
Haben Sie Fragen oder leiden Sie unter unerklärlichen Muskelbeschwerden oder -schmerzen? Als zertifizierte Therapeutinnen für Pohltherapie® in Saarbrücken und Neustadt helfen wir Ihnen gerne weiter, die Ursache und Lösungen zu finden.
Praxis Bruckmann - jetzt Termin vereinbaren
Zum AUTOR: Tilo Mörgen - Diplom Soziologe, Autor und Fachbuchautor, Mitglied in der Fascia Research Society, Mitglied im Schriftstellerverband, Pohltherapeut, Mitglied im HP-Verband Südwest - zahlreiche Veröffentlichungen in Zeitungen, Zeitschriften, beim Rundfunk
 Praxis Bruckmann - Atmung - funktionelle Störungen, myofasziale Ursachen (2026)American Physiological Society. (2024). Nose breathing lowers blood pressure, may help reduce risk factors for heart disease. Retrieved from https://www.physiology.org/detail/news/2024/01/17/nose-breathing-lowers-blood-pressure-may-help-reduce-risk-factors-for-heart-disease
Praxis Bruckmann - Atmung - funktionelle Störungen, myofasziale Ursachen (2026)American Physiological Society. (2024). Nose breathing lowers blood pressure, may help reduce risk factors for heart disease. Retrieved from https://www.physiology.org/detail/news/2024/01/17/nose-breathing-lowers-blood-pressure-may-help-reduce-risk-factors-for-heart-disease
Bradley, H., & Esformes, J. (2014). Breathing pattern disorders and functional movement. International Journal of Sports Physical Therapy, 9(1), 28–39.
Bordoni, B., & Zanier, E. (2013). Anatomic connections of the diaphragm: influence of respiration on the body system. Journal of Multidisciplinary Healthcare, 6, 281–291. https://doi.org/10.2147/JMDH.S45443
Courtney, R., Engel, R., Grace, S., Potts, A., Riordan, B., Ireland, K., Osbourne, C., & Sukhtankar, A. (2022). Functional Nasal Breathing Rehabilitation: Effectiveness and Feasibility of an Online Integrative Breathing Therapy Protocol. International Journal of Orofacial Myology and Myofunctional Therapy, 48(1), 1–14. https://doi.org/10.52010/ijom.2022.48.1.2
Cuenca-Martínez, F., Sempere-Rubio, N., Muñoz-Gómez, E., Mollà-Casanova, S., Carrasco-González, E., & Martínez-Arnau, F. M. (2023). Respiratory Function Analysis in Patients with Chronic Pain: An Umbrella Review and Meta-Analysis of Pooled Findings. Healthcare, 11(9), 1358. https://doi.org/10.3390/healthcare11091358
Diaphragm fatigue and breathing mechanics in chronic low back pain. (2024). Journal of Pain Research. Retrieved from https://www.tandfonline.com/doi/full/10.2147/JPR.S496917?af=R
Diagnosing Dysfunctional Breathing. (2024). BMJ Open Respiratory Research. Retrieved from https://bmjopenrespres.bmj.com/content/11/1/e001884
Fidalgo, S. G., et al. (2019). Short-term effects of myofascial release on the diaphragmatic crura in patients with non-erosive gastroesophageal reflux disease: A randomized controlled trial. Scientific Reports.
DocCheck Flexikon. (2024). Hyperventilationstetanie. Retrieved from https://flexikon.doccheck.com/de/Hyperventilationstetanie
Grammatopoulou, E., Skordilis, E., Georgoudis, G., & Haniotou, A. (2014). Hyperventilation in asthma: A validation study of the Nijmegen Questionnaire – NQ. Journal of Asthma, 51(8), 839–846. https://doi.org/10.3109/02770903.2014.922190
Harbour, E., Stöggl, T., Schwameder, H., & Finkenzeller, T. (2022). Breath Tools: A Synthesis of Evidence-Based Breathing Strategies to Enhance Human Running. Frontiers in Physiology, 13, 813243. https://doi.org/10.3389/fphys.2022.813243
Meuret, A. E., & Ritz, T. (2010). Hyperventilation in Panic Disorder and Asthma: Empirical Evidence and Clinical Strategies. International Journal of Psychophysiology, 78(1), 68–79. https://doi.org/10.1016/j.ijpsycho.2010.05.006
Praxis Bruckmann. (2024). GesundMove & Behandelbare Beschwerden. Retrieved from https://praxis-bruckmann.de/kurs/gesundmove
Praxis Bruckmann. (n.d.). Übung für besseres Durchatmen - Playlist - Brustkorbschmerzen - die.schmerzexperten. retrieved from: https://youtube.com/playlist?list=PLQw6DaIetxTXzEaJGQQWm5d-j3M7HsLvc&si=mazJNhwZD38sE_M0
Lawson, G. E., Hung, L. Y., Ko, G. D., & Laframboise, M. A. (2011). A case of pseudo-angina pectoris from a pectoralis minor trigger point caused by cross-country skiing. Journal of Chiropractic Medicine, 10(3), 173–178. https://doi.org/10.1016/j.jcm.2011.01.008
Stecco, C., et al. (2014). The fascia: the forgotten structure. Italian Journal of Anatomy and Embryology.
Thieme. (n.d.). Physiologie und Pathophysiologie der Nasenatmung. Retrieved from https://www.thieme-connect.de/products/ebooks/pdf/10.1055/b-0038-162088.pdf
Zamora, C. (2025). The Bohr Effect: Breathing for Strength, Stress Resilience, and Tactical Recovery. TACFIT. Retrieved from https://tacfit.com/the-bohr-effect-breathing-for-strength-stress-resilience-and-tactical-recovery/
Physiological consequences of chronic overbreathing and hypocapnia. (2023). PMC. Retrieved from https://pmc.ncbi.nlm.nih.gov/articles/PMC9525762/
Yeampattanaporn, O., et al. (2025). The effects of diaphragm manual release on neck pain, cervical range of motion, and respiratory function in patients with chronic neck pain: A randomized controlled trial. Journal of Back and Musculoskeletal Rehabilitation.
von Tilo Mörgen (Dipl. Soz., Pohltherapeut)
Expertenprüfung - Artikel geprüft von:
Therapieformen, die bei vielen „unerklärlichen“ Beschwerden und chronischen Schmerzen (Pohl 2010, Bruckmann 2021) Muskeln und Faszien (=myofaszial) als Verursacher oder Mitverursacher betrachten, nehmen zu. Damit steigen die Bemühungen, manuelle Behandlungsansätze zu finden und weiterzuentwickeln, sowie deren Evidenz, also Belege und Erklärungen für ihre Wirksamkeit aufzudecken.
Ursachen und Abhilfe - Ein Artikel reviewed von Prof. Dr. med. Hajo Schneck und der Fachautorin Renate Bruckmann (Buch: Kloß im Hals, Effektive Übungen, Alltagstipps und Selbstbehandlungen für eine beschwerdefreien Hals und Nacken, Droemer-Knaur)
 Kloß im Hals und andere Beschwerden (Nacken, Kiefer, Hals) - Praxis Bruckmann (2026)Das Gefühl "Kloß im Hals" kann sehr belasten, ebenso Schluckbeschwerden sowie Halsschmerzen ohne Befund. Halsbeschwerden machen allein 2,7% der Beratungsanlässe in deutschen Hausarztpraxen aus (DEGAM, 2021, S. 26). Das ist auch Teil eines sehr breiten und für Hausarztpraxen nicht unproblematischen Leistungsspektrums (Laug, 2010, S. 15). "Obwohl bakterielle Ursachen bei Halsschmerzen eher selten sind, werden bei über 60 % der Halsschmerzpatienten Antibiotika verschrieben" (DEGAM, 2021, S. 10). Aber nicht nur die diagnostische Unterscheidung zwischen bakteriellen und viralen Ursachen ist problematisch. Wenn die Beschwerden chronisch werden, können sie die Lebensqualität stark einschränken. Längst nicht alle Beschwerden sind ausschließlich organisch bedingt (z. B. Reflux, Schilddrüse, bei Struma ...), sondern können durch Verspannungen und Überlastungen entstehen. In der Medizin bezeichnet man anhaltende Schmerzen, die durch Verspannungen und Überlastung bedingt sind, auch als Myofasziales Schmerzsyndrom (vgl. Shah, 2008 und Treaster, 2006). Die myofaszialen Auswirkungen auf das "Kloßgefühl" stehen in der Forschung noch am Anfang, werden aber zunehmend beachtet und registriert (vgl. Bordoni, 2019; Bordoni, 2017; Patel, 2020; Schabrun, 2018).
Kloß im Hals und andere Beschwerden (Nacken, Kiefer, Hals) - Praxis Bruckmann (2026)Das Gefühl "Kloß im Hals" kann sehr belasten, ebenso Schluckbeschwerden sowie Halsschmerzen ohne Befund. Halsbeschwerden machen allein 2,7% der Beratungsanlässe in deutschen Hausarztpraxen aus (DEGAM, 2021, S. 26). Das ist auch Teil eines sehr breiten und für Hausarztpraxen nicht unproblematischen Leistungsspektrums (Laug, 2010, S. 15). "Obwohl bakterielle Ursachen bei Halsschmerzen eher selten sind, werden bei über 60 % der Halsschmerzpatienten Antibiotika verschrieben" (DEGAM, 2021, S. 10). Aber nicht nur die diagnostische Unterscheidung zwischen bakteriellen und viralen Ursachen ist problematisch. Wenn die Beschwerden chronisch werden, können sie die Lebensqualität stark einschränken. Längst nicht alle Beschwerden sind ausschließlich organisch bedingt (z. B. Reflux, Schilddrüse, bei Struma ...), sondern können durch Verspannungen und Überlastungen entstehen. In der Medizin bezeichnet man anhaltende Schmerzen, die durch Verspannungen und Überlastung bedingt sind, auch als Myofasziales Schmerzsyndrom (vgl. Shah, 2008 und Treaster, 2006). Die myofaszialen Auswirkungen auf das "Kloßgefühl" stehen in der Forschung noch am Anfang, werden aber zunehmend beachtet und registriert (vgl. Bordoni, 2019; Bordoni, 2017; Patel, 2020; Schabrun, 2018).
Was bedeutet Kloß im Hals?
Die Begriffe „Kloß im Hals“, „Globussyndrom“, „Globus pharyngis“ oder „Globusgefühl“ stehen für das gleiche Phänomen:

von Renate Bruckmann (Fachautorin, Pohltherapeutin, Heilpraktikerin)
Immer mehr PatientInnen kommen In unseren Praxen in Saarbrücken und Neustadt an der Weinstraße zu einer Behandlung nach der Pohltherapie bzw. Beckentherapie Bruckmann, nachdem sie die Diagnose Pudendusneuralgie erhalten. Nicht wenige haben außerdem durch eigene Recherchen die Vermutung, sie könnten daran leiden, wenn Urologe, Gynäkologe oder Proktologen keinen organischen Befund festgestellt haben. Neben der schulmedizinischen Versorgung können körpertherapeutische Verfahren wie die Pohltherapie helfen, den betroffenen Pudendusnerv zu entlasten und Beschwerden zu lindern.
You-Tube: Videoblog - Thema: Pudendusneuralgie - Informationen (Hören und Sehen statt lesen?)
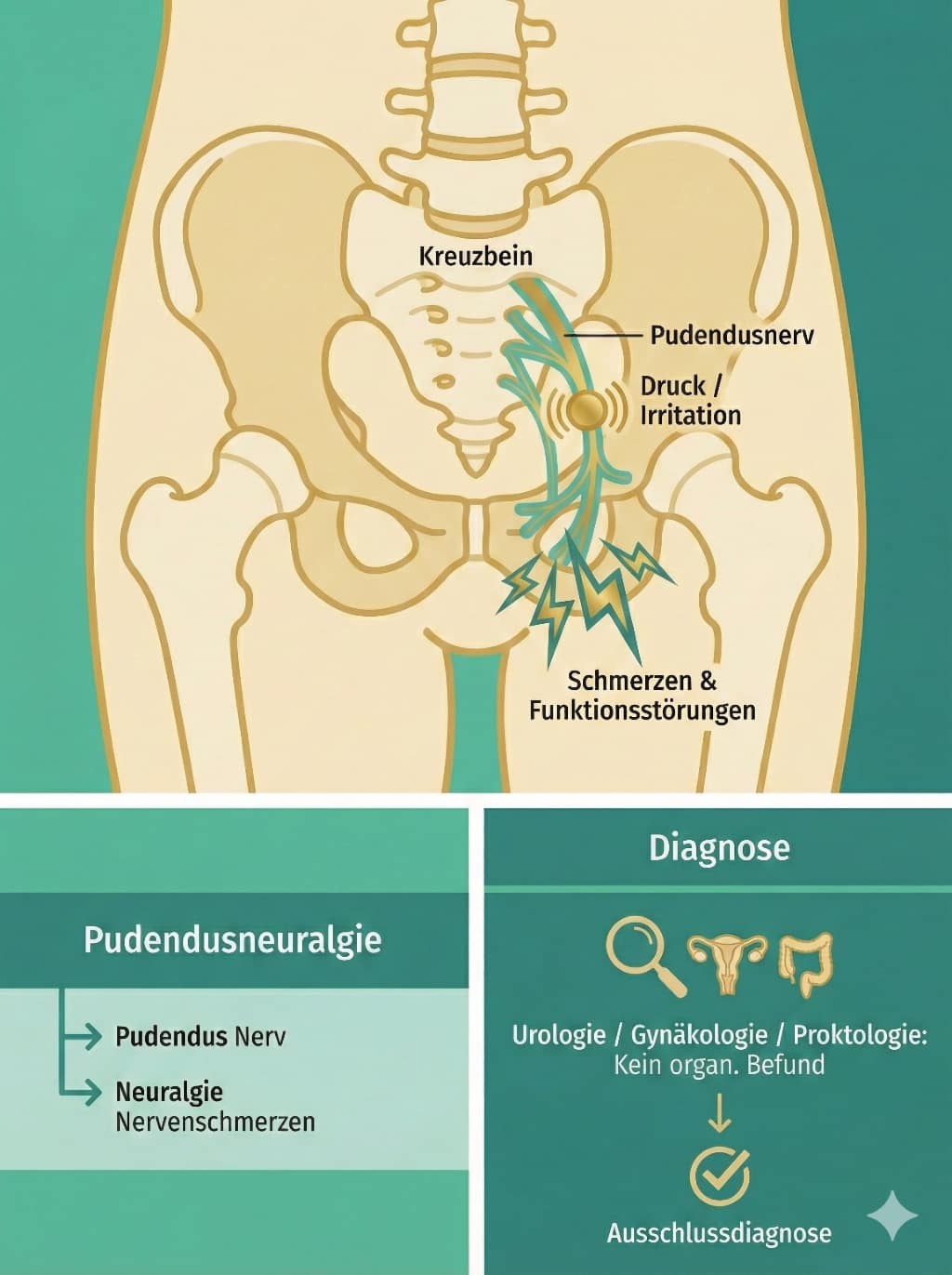
Die Pudendusneuralgie ist eine Nervenschmerzerkrankung (Neuralgie), die durch eine Reizung, Quetschung oder Verletzung des Pudendusnervs im Beckenbereich verursacht wird. Typische Symptome sind extremes Brennen, Stechen, Reißen oder das Gefühl von "elektrischen Schlägen" im Damm-, Genital- oder Analbereich oder das ständige Fremdkörpergefühl im Rektum oder in der Vagina, quälender Harndrang, obwohl die Blase leer ist, starken Schmerzen beim Geschlechtsverkehr, Schmerzen beim Orgasmus, Missempfindungen.
 Der Begriff Pudendusneuralgie setzt sich zusammen aus Pudendus und Neuralgie. Pudendus bezieht sich auf den Pudendusnerv und der Wortteil Neuralgie bedeutet Nervenschmerzen. Der Pudendusnerv entspringt im Kreuzbein, also im unteren Rücken und im Gesäß, einem Nervengeflecht (genannt Plexus). Bei der Pudendusneuralgie wird eine Irritation durch Druck oder Verletzung des Pudendusnervs angenommen, die Schmerzen und Funktionsstörungen auslösen kann. Die Diagnose wird im Rahmen schulmedizinischer Untersuchungen festgestellt oder als Ausschlussdiagnose gestellt, wenn organisch seitens der Urologie/Gynäkologie/Proktologie kein Befund gestellt werden konnte.
Der Begriff Pudendusneuralgie setzt sich zusammen aus Pudendus und Neuralgie. Pudendus bezieht sich auf den Pudendusnerv und der Wortteil Neuralgie bedeutet Nervenschmerzen. Der Pudendusnerv entspringt im Kreuzbein, also im unteren Rücken und im Gesäß, einem Nervengeflecht (genannt Plexus). Bei der Pudendusneuralgie wird eine Irritation durch Druck oder Verletzung des Pudendusnervs angenommen, die Schmerzen und Funktionsstörungen auslösen kann. Die Diagnose wird im Rahmen schulmedizinischer Untersuchungen festgestellt oder als Ausschlussdiagnose gestellt, wenn organisch seitens der Urologie/Gynäkologie/Proktologie kein Befund gestellt werden konnte.
Pudendudsnerv - Verlauf - 3-D-Modell männlich |
Pudendudsnerv - Verlauf - 3D-Modell weiblich |
Die Beschwerden bei Pudendusneuralgie sind nicht einheitlich. Auch in der medizinischen Fachliteratur werden die Beschwerden recht unterschiedlich beschrieben, sodass klar wird, wie schwierig die Diagnose ist. Betroffene leiden unter:
Beschwerden im Unterbauch, Blasenbereich und Gesäß werden manchmal ebenfalls dem Pudendusnerv zugeschrieben, obwohl diese Regionen nicht dem Versorgungsgebiet des Nervs entsprechen.
Sind die Beschwerden stark, wie bei vielen Betroffenen, und helfen keine Schmerzmittel (wie ebenfalls bei vielen) ist die Lebensqualität stark eingeschränkt. Einerseits durch die Beschwerden selbst, andererseits aber auch durch die erfolglosen Behandlungen und die damit verbundene Unsicherheit.
Psychische Belastung: Da Betroffene nicht mehr normal sitzen können, fallen oft Autofahren, Büroarbeit oder Kinobesuche flach. Verbunden mit der Tatsache, dass viele Ärzte das Krankheitsbild nicht sofort erkennen ("Das ist alles nur Stress"), führt dies häufig zu Verzweiflung, sozialer Isolation und Depressionen.
 Nervenverletzungen des Pudendusnervs dürften relativ selten sein. In der Literatur werden Verletzungen nach Bestrahlungen des Beckens (etwa im Rahmen einer Tumorbehandlung) oder durch Geburtsverletzungen erwähnt. Außerdem sind dauerhafte Läsionen (Verletzungen) durch Beckenfrakturen (Brüche) oder chirurgische Eingriffe erwähnt. Außerdem tiefe Hämatome im Gesäß durch Einblutungen in die Muskulatur.
Nervenverletzungen des Pudendusnervs dürften relativ selten sein. In der Literatur werden Verletzungen nach Bestrahlungen des Beckens (etwa im Rahmen einer Tumorbehandlung) oder durch Geburtsverletzungen erwähnt. Außerdem sind dauerhafte Läsionen (Verletzungen) durch Beckenfrakturen (Brüche) oder chirurgische Eingriffe erwähnt. Außerdem tiefe Hämatome im Gesäß durch Einblutungen in die Muskulatur.
Solche Ereignisse oder Bezüge lassen sich jedoch nur bei den wenigsten Patienten herstellen.
Viel häufiger sind wahrscheinlich Irritationen durch mechanischen Druck auf den Nerv und seine Äste und zwar durch verhärtete Muskeln, die den Nerv auf seinem Weg durch den Körper einengen können. Diese Probleme sind jedoch reversibel und meist gut behandelbar.
Bei Irritationen des Pudendusnervs sollte man unterscheiden zwischen Ursachen, die mit einer Nervenverletzung einhergehen, und muskelbasierten Ursachen. Denn wenn ein harter Muskelstrang Druck auf den Nerv ausübt, kann ihn dieser Druck irritieren und Schmerzreize auslösen. Außerdem kann natürlich der Muskelstrang selbst Schmerzen auslösen, weil er Triggerpunkte (kleine verhärtete Knötchen im verspannten Muskel) enthält. Triggerpunkte wiederum können Schmerzreize auslösen, entweder dort, wo sie sind, oder weil sie Ausstrahlungen in eine andere Region bewirken.
Kompressionssyndrome oder Entrapment-Syndrome kennt man bereits von anderen Muskeln, zum Beispiel eine Kompression des Ischiasnervs durch einen verspannten Piriformis-
Muskel. Ein chronisch verspannter Piriformis-Muskel könnte auch eine Kompression des Pudendus-Nervs auslösen (Travell & Simons, 2000) (Roche, Dembe, Karenovics, Robert-Yap, & Cahana, 2005), da er unterhalb des Piriformis verläuft.
Verspannungen im Piriformis können auch durch Sport, zum Beispiel durch schnelle Richtungswechsel bei Tennis, Handball und anderen Ballspielen, entstehen. Lange Meditationen oder ständiges Sitzen im Schneidersitz können Verspannungen im Piriformis auslösen (oder dem Obturatorius internus) Außerdem soll langes Sitzen Triggerpunkte im Piriformis aktivieren. (Travell & Simons, 2000), (Davies) Außerdem sind ständig nach außen rotierte Beine (durch breitbeiniges Sitzen) ein wichtiger Faktor für einen verspannten Piriformis-Muskel.
Nach dem Verlauf des Muskels wäre es außerdem denkbar, dass eine Verspannung des Oburatorius internus, die Druck auf den Alcockkanal ausübt und die Faszie des Oburatorius internus verfestigt, sodass Druck und Minderdurchblutung im Bereich des Nervs entstehen könnte. Diese Erklärung wäre analog zu der von (Holtkamp, 2007) zu sehen. Auch der M. Coccygeus und das ihn bedeckende Ligamentum sacrospinale könnten infrage kommen.
Leiden Sie unter Pudendusneuralgie und sind die Ursachen auf muskuläre Ursachen zurückzuführen, können Sie selbst aktiv werden, um den Beschwerden entgegenzuwirken::
1. Beginnen Sie mit den Übungen aus dem Grundprogramm des Buchs „Unter der Gürtellinie“ oder des entsprechenden Onlinekurses und machen Sie diese konsequent täglich, vier Wochen lang. Das dauert pro Tag etwa 25 Minuten. Vielen Betroffenen bietet das eine Erleichterung ihrer Beschwerden.
2. Lassen Sie sich körpertherapeutisch untersuchen, um abzuklären, ob auch Verspannungen die Ursache für Ihre Beschwerden sein können. Das können Sie in unserer Praxis in Saarbrücken oder in Neustadt tun.
3. Lesen Sie das Buch „Unter der Gürtellinie“, um dahinter zu kommen, ob Sie Fehlhaltungen oder Gewohnheiten haben, die Ihre Beschwerden auslösen oder verstärken, und gehen Sie diese mithilfe der Tipps dazu im Buch an. Das Buch wird Ihnen helfen, Ihre Beschwerden besser zu verstehen – und auch das bringt Erleichterung.
Bleiben Sie in Bewegung, so gut es geht. Geeignete Möglichkeiten sind z. B. Schwimmen, Yoga, Walking oder leichtes Joggen.
Zum Thema Radfahren kann man feststellen, dass viele mit einem unpassenden Sattel die Erfahrung haben, dass danach eine Taubheit oder andere Missempfindungen im Bereich des Damms entstehen. Diese lassen jedoch nach, sobald man den Druck wegnimmt.
Bei chronischen Beschwerden ist es angeraten, auszuprobieren, ob ein passender Sattel das Problem behebt: Man kann sich im Fachgeschäft einen Sattel anmessen lassen, sodass der passende herausgesucht werden kann. Das kostet weniger als 100 Euro und bringt sehr viel.
Wenn man gerne Rad fährt, kann man einfach ausprobieren, wie lange es möglich ist zu fahren, ohne weitere Beschwerden zu bekommen. Ist der Sattel richtig und sind die Muskeln wieder locker, kann das Rad fahren weiter ausgedehnt werden und geht meistens wieder problemlos.
Yoga kann helfen, wieder zu lernen, sich zu entspannen und die Gedanken unter Kontrolle zu bringen, damit sie aus dem Teufelskreislauf Beschwerden – Gedanken – Anspannung herauskommen. Die Bewegung dabei ist ebenfalls positiv. Beobachten Sie, welche Übungen Ihnen guttun, und lassen Sie weg, was negative Folgen hat. Wenn Sie andere Verfahren der Entspannung kennen und damit gute Erfahrungen machen, um so besser!
Nicht jede und jeder Patient reagiert gleich. Viele haben jedoch beim Sitzen eine Verschlechterung. Wenn Ihre Beschwerden im Sitzen schlimmer werden, sorgen Sie für eine weiche Unterlage (Kissen), auch ein Sitzring kann vorübergehend benutzt werden. Letzterer ist aber keine Dauerlösung, da sich dabei die Rückseite der Oberschenkel chronisch anspannen kann, was wiederum dem Becken zu schaffen machen kann. Aber als Erste Hilfe ist er geeignet.
Wenn nur Liegen hilft, legen Sie sich hin, aber schauen Sie, dass Sie insgesamt in Bewegung bleiben können. Zum Beispiel durch Körperübungen. Vieles aus dem Grundprogramm geht im Liegen!
Wenn Sie gerne im Stehen arbeiten, am PC zum Beispiel, weil Sie weniger Beschwerden im Stehen haben, berücksichtigen Sie diese Tipps:
Wenn Sie Medikamente bekommen haben und feststellen, dass Sie Ihnen helfen, Ihre Beschwerden besser in den Griff zu bekommen, sollten Sie sie nehmen. Jedoch sollten Sie sich nicht nur auf Medikamente verlassen, ohne Ihre Verspannungen anzugehen, sonst kommen Sie nicht mehr davon weg.
Die Medikamente bekämpfen in diesem Fall nur die Symptome, nicht die Ursache!
Von wiederholten Antibiotika-Einsatz ohne eine nachweisbare Infektion ist abzuraten. Sprechen Sie mit Ihrem Arzt oder Ihrer Ärztin, wenn Sie den Eindruck haben, dass die verordneten Medikament Ihnen nicht helfen. Informieren Sie ihn oder sie, welche Präparate Sie von anderen Fachärzten verordnet bekamen, damit Wechselwirkungen Beachtung finden.
Bei chronischer Verstopfung kann das Pressen und der damit verbundene Druck den Pudendusnerv reizen. Maßnahmen dagegen sind genügend Bewegung, Wasser und Ballaststoffe.
Bei anhaltender Verstopfung auch Medikamente checken: Antidepressiva, Neuroleptika, Antiepileptika, Mittel gegen Bluthochdruck, Lipidsenker, Diuretika, Sedativa, Opiate können chronische Verstopfung auslösen. Dann sollten Sie ggf. die Dosis anpassen und probieren, ob es besser wird. Ansonst empfehlen wir Flohsamen oder andere Ballaststoffe zuführen. Auch eine Gabe von 400 mg Magnesium pro Tag kann gegen Verstopfung helfen. Vermeiden Sie, auf Dauer Abführmittel, da diese den Mineralienhaushalt durcheinander bringen können und Ihr Darm immer bequemer wird, sodass Sie sie ständig brauchen.
Benninghoff und Drenckhahn schreiben, dass eine Läsion des Nervs eine Funktionsuntüchtigkeit der Schließmuskeln von Blase und Anus verursachen könne sowie Störungen der Geschlechtsfunktion. (Benninghoff & Drenckhahn, 2014). Probleme bei den Sphinktermuskeln (Wind- und Stuhlinkontinenz, Harn- und Belastungsinkontinenz) werden genannt. (Tanzberger, 2013)
Die Autoren im Prometheus berichten über folgende Beschwerden: Funktionsverlust des Beckenbodens einschließlich der Schließmuskeln von Blase und Darm (Harn und Stuhlinkontinenz) sowie einer Störung der Geschlechtsfunktionen, z. B. Impotenz beim Mann (Schünke, Schulte, Schumacher, Voll, & Wesker, 2019). Laut Travell und Simons können Schmerzen im Damm, sexuelle Funktionsstörungen und Dyspareunie der Frau; Potenzstörungen und Schmerzen in der Leiste entstehen (Travell & Simons, 2000). Bis auf die Leistenschmerzen sind dieser Meinung auch andere Autoren, wobei die beschriebenen Schmerzqualitäten unterschiedlich dargestellt werden. (Roche, Dembe, Karenovics, Robert-Yap, & Cahana, 2005)
Die Autoren (Roche, Dembe, Karenovics, Robert-Yap, & Cahana, 2005) berichten, dass Frauen doppelt so häufig von „Pudendusneuropathie“ betroffen sein sollen. Die Symptome werden beschrieben mit Parästhesien, Schmerzen (manchmal einfahrend, wie elektrisch), die bei Druck, etwa beim Sitzen zunehmen, Brennen, Fremdkörpergefühl im Rektum, Schmerzen, die bis in die Organe ziehen können. Andere schreiben, dass es Druckläsionen des Pudendusnerves gebe, diese jedoch akut auftretende Taubheit am Damm und im Genital auslösen (habe ich selbst bei langen Radtouren und schlecht angepassten Sätteln erlebt), sowie evtl. Blasen- und Mastdarmentleerungsstörungen, Ejakulationsprobleme. Durch das Einnähen des Nervs an das Lig. Sacrospinale im Rahmen einer Kolpopexie (bei der das Scheidenende fixiert wird) soll es weiterhin zum Pudendus-Schmerzsyndrom kommen. Außerdem durch Obstipation und Geburtsverletzungen, hier soll es aber typisch eher zu motorischen Ausfällen kommen, seltener zu sensiblen, Schmerzen entstünden dabei nicht (Wiesner & Jost, 2003).
 Durch neurologische Untersuchungsmethoden (Messung der Latenzzeit, Elektromyogramm soll eine Diagnose gestellt werden, alle Autoren beschreiben diese jedoch als schwierig. (Jost, 1997), (Wiesner & Jost, 2003) (Holtkamp, 2007)
Durch neurologische Untersuchungsmethoden (Messung der Latenzzeit, Elektromyogramm soll eine Diagnose gestellt werden, alle Autoren beschreiben diese jedoch als schwierig. (Jost, 1997), (Wiesner & Jost, 2003) (Holtkamp, 2007)
In der Regel wird eine Infiltration mit Kortikoiden und Lokalanästhetika unter radioskopischer Kontrolle durchgeführt. Diese Punktionen werden an sog. Kompressionsstellen im Verlauf des Nervs, meistens im Bereich des Alcock-Kanals durchgeführt. Wenn dadurch die Beschwerden vorübergehend verschwinden, gilt das als beweisend für die Diagnose Pudendusneuralgie. Gleichzeitig wird die Punktion als therapeutische Möglichkeit genutzt, sie kann aber nicht auf Dauer durchgeführt werden, da die Patienten in der Regel mit der Zeit immer schwächer darauf ansprechen.
Die Autoren (Roche, Dembe, Karenovics, Robert-Yap, & Cahana, 2005) berichten von 60 Prozent der Patientengruppe (112 Patienten gesamt), bei denen die Infiltration eine Besserung ergeben habe. Dadurch sei eine Indikation für eine chirurgische Dekompression (Neurolyse) gegeben. (Roche, Dembe, Karenovics, Robert-Yap, & Cahana, 2005). Bei der chirurgischen Dekompression werden über den Damm, die Vagina oder durch den Glutaeus (meistens)operiert. Aufgrund der Erfahrung einer „sprunghaften Zunahme der Schmerzen“ nach der OP wird von den Autoren ein lang wirkendes Schmerzmittel in den Nerv eingebracht. Insgesamt sollen 65 – 80 Prozent der Patienten, die auf die vorher durchgeführte Infiltration positiv reagiert haben, von der OP profitiert haben. In mehr als dreißig Prozent war keine Verbesserung eingetreten. Die Verbesserung soll sehr langsam eintreten (innerhalb eines Jahres). (Roche, Dembe, Karenovics, Robert-Yap, & Cahana, 2005)
Andere Autoren (Holtkamp, 2007) berichten von schlechteren Ergebnissen. Allerdings wurden hier nur Patienten operiert bei denen die o.g. Pudendusblockade keinen Erfolg zeigte. In seiner Dissertation berichtet der Autor von 31 Operierten, von denen bei 22 eine Katamnese durchgeführt werden konnte. Bei 10 Patienten ergab sich eine deutliche Verbesserung (auf der Skala von 0 bis 10 um etwa 5 Punkte), bei 8 Patienten ergab sich keine Veränderung, und 4 Patienten erlitten eine Verschlechterung.
Als seltene Ursache gelten: Beckenfrakturen, Tumore, Radiotherapie, diese Ursachen wurden in der Regel bei unseren Patienten vor ihrem Besuch bei uns ausgeschlossen. Weiter werden besprochen, tiefe Hämatome durch Injektionen, Schädigungen des Nervs durch Herpes zoster, Geburtsverletzungen (z.B. bei Dammverletzungen). (Schünke, Schulte, Schumacher, Voll, & Wesker, 2019) (Roche, Dembe, Karenovics, Robert-Yap, & Cahana, 2005) (Holtkamp, 2007). Starkes Pressen bei der chronischen Obstipation soll ebenfalls eine Kompression verursachen können. (Tanzberger, 2013) (Holtkamp, 2007) (Wiesner & Jost, 2003).
Außerdem langes Radfahren (Holtkamp, 2007) (Roche, Dembe, Karenovics, Robert-Yap, & Cahana, 2005), (Wiesner & Jost, 2003) oder Reiten.
Diese Faktoren sollen durch mechanische Druck- und Zugbelastungen eine Kompression oder eine Überdehnung des Nervs verursachen und die Beschwerden auslösen. Außerdem soll durch die Schädigung des Gewebes eine lokale Entzündung ausgelöst werden, die ein Ödem mit sich bringt, das den Nerv dann im Alcock-Kanal beengt. (Holtkamp, 2007)
Kompressionssyndrome oder Entrapment-Syndrome kennen wir bereits von anderen Muskeln, zum Beispiel eine Kompression des Ischiasnervs durch einen verspannten Piriformis-Muskel. Ein chronisch verspannter Piriformis-Muskel könnte auch eine Kompression des Pudendus-Nervs auslösen (Travell & Simons, 2000) (Roche, Dembe, Karenovics, Robert-Yap, & Cahana, 2005), da er unterhalb des Piriformis verläuft.
Verspannungen im Piriformis können neben den chronisch außenrotierten Beinen des Startmusters auch durch Sport, zum Beispiel durch schnelle Richtungswechsel bei Tennis, Handball und anderen Ballspielen, entstehen. Lange Meditationen oder ständiges Sitzen im Schneidersitz können Verspannungen im Piriformis auslösen (oder dem Obturatorius internus) Außerdem soll langes Sitzen Triggerpunkte im Piriformis aktivieren. (Travell & Simons, 2000), (Davies) Nach dem Verlauf des Muskels wäre es außerdem denkbar, dass eine Verspannung des Oburatorius internus, die Druck auf den Alcockkanal ausübt und die Faszie des Oburatorius internus verfestigt, so dass Druck und Minderdurchblutung im Bereich des Nervs entstehen könnte. Diese Erklärung wäre analog zu der von (Holtkamp, 2007) zu sehen. Auch der M. Coccygeus und das ihn bedeckende Ligamentum sacrospinale könnten infrage kommen.
__________________________
Zur Autorin: Renate Bruckmann hat mehrere Fachbücher im Droemer-Knaur-Verlag veröffentlicht. Sie ist Mitgründerin der Berufsverbandes der Pohlterapie und Ausbildungsleiterin. Sie gibt Kurse zum Thema Beckenboden und hat die Beckentherapie Bruckmann entwickelt. Sie hat Praxen in Saarbrücken und Neustadt.
__________________________
Benninghoff, & Drenckhahn, D. (2014). Taschenbuch Anatomie. München: Elsevier.
Bruckmann, R. (2021), Unter der Gürtellinie, München: Droemer-Knaur
Holtkamp, R. (2007). Pudenduskompression - Klinische Erfahrungen eines Therapiekonzepts bei chronischen analen Schmerzen. Recklinghausen: Dissertation zur Erlangung des Doktorgrades der Hohen Medizinischen Fakultät der Rheinischen Friedrich-Wilhelms-Universität Bonn.
Jost, W. (1997). Neurologie des Beckenbodens. Weinheim: Chapman & Hall GmbH.
Roche, B., Dembe, J.-C., Karenovics, W., Robert-Yap, J., & Cahana, A. (2005). Pudendusneuralgie. Coloproctology, 27(Nr. 3).
Schünke, M., Schulte, E., Schumacher, U., Voll, M., & Wesker, K. (22.. April 2019). https://eref.thieme.de/ebooks/2322754?anchor=im2322691#/ebook_2322754_SL87180129. Von https://eref.thieme.de/ebooks/2322754?anchor=im2322691#/ebook_2322754_SL87180129 abgerufen
Tanzberger, R. (2013). Entleerungsstörung Obstipation. In Der Beckenboden - Funktion, Anpassung und Therapie (S. 237 - 239). München: Elsevier.
Travell, J., & Simons, D. (2000). Handbuch der Muskeltriggerpunkte (1. Auflage Ausg.). München: Elsevier.
Wiesner, A., & Jost, W. (2003). Der chronische Beckenbodenschmerz aus der Sicht der Neurologie. In W. Merkle (Hrsg.), Der chronische Beckenbodenschmerz - CPPS (S. 83-89). Darmstadt: Steinkopff.
Viele Menschen leiden an chronischen oder wiederkehrenden Unterbauchschmerzen, ohne dass ein Befund vorliegt. Wenn die fachärztliche Untersuchung durch Internisten, Gynäkologen und Urologen ergebnislos sind, kommen muskuläre Ursachen wie Verspannungen und Dauerkontraktionen infrage.

 Es wird viel operiert, geschluckt, gespritzt und massiert in Deutschland und trotzdem: Rückenschmerzen sind noch immer der häufigste Grund für Krankschreibungen und verursachen damit für Unternehmen die höchsten Kosten. Das Homeoffice in Corona-Zeiten hatte die Situation weiter verschlimmert, da ergonomische Sitzgelegenheiten, gut platzierte Monitore, kurze Spaziergänge in den Pausen und aufrechtes, richtiges Sitzen daheim oft fehlten.
Es wird viel operiert, geschluckt, gespritzt und massiert in Deutschland und trotzdem: Rückenschmerzen sind noch immer der häufigste Grund für Krankschreibungen und verursachen damit für Unternehmen die höchsten Kosten. Das Homeoffice in Corona-Zeiten hatte die Situation weiter verschlimmert, da ergonomische Sitzgelegenheiten, gut platzierte Monitore, kurze Spaziergänge in den Pausen und aufrechtes, richtiges Sitzen daheim oft fehlten.  „In der Pohltherapie gehen wir davon aus, dass die Ursache für Rückenschmerzen verklebte Faszien und Triggerpunkten in der Muskulatur sind“, erklärt Renate Bruckmann in einem Interview mit der SR 3 Saarlandwelle zu ihrem Buch „Rückenschmerzen selbst behandeln – Mit einfachen Übungen endlich schmerzfrei werden.“
„In der Pohltherapie gehen wir davon aus, dass die Ursache für Rückenschmerzen verklebte Faszien und Triggerpunkten in der Muskulatur sind“, erklärt Renate Bruckmann in einem Interview mit der SR 3 Saarlandwelle zu ihrem Buch „Rückenschmerzen selbst behandeln – Mit einfachen Übungen endlich schmerzfrei werden.“
Verklebte Faszien und Triggerpunkte, die sogenannten Myogelosen, entstehen durch Fehlhaltungen bei falschem Sitzen und Gehen sowie insgesamt deutlichem Bewegungsmangel. „Auch Arthrose und Bandscheibenvorfälle können darauf zurückgehen, z. B. weil die verhärtete und verkürzte Muskulatur Druck auf die Bandscheiben ausübt“, erklärt Renate Bruckmann.
Vieles davon kommt ja in Kombination daher und ist durch Faktoren entstandwen, die man selbst beeinflussen kann. Man muss es nur wissen. Auch das ist Teil der Behandlung neben Lösung von Schmerzpunkten und Lockerung des myofaszialen Gewebes.
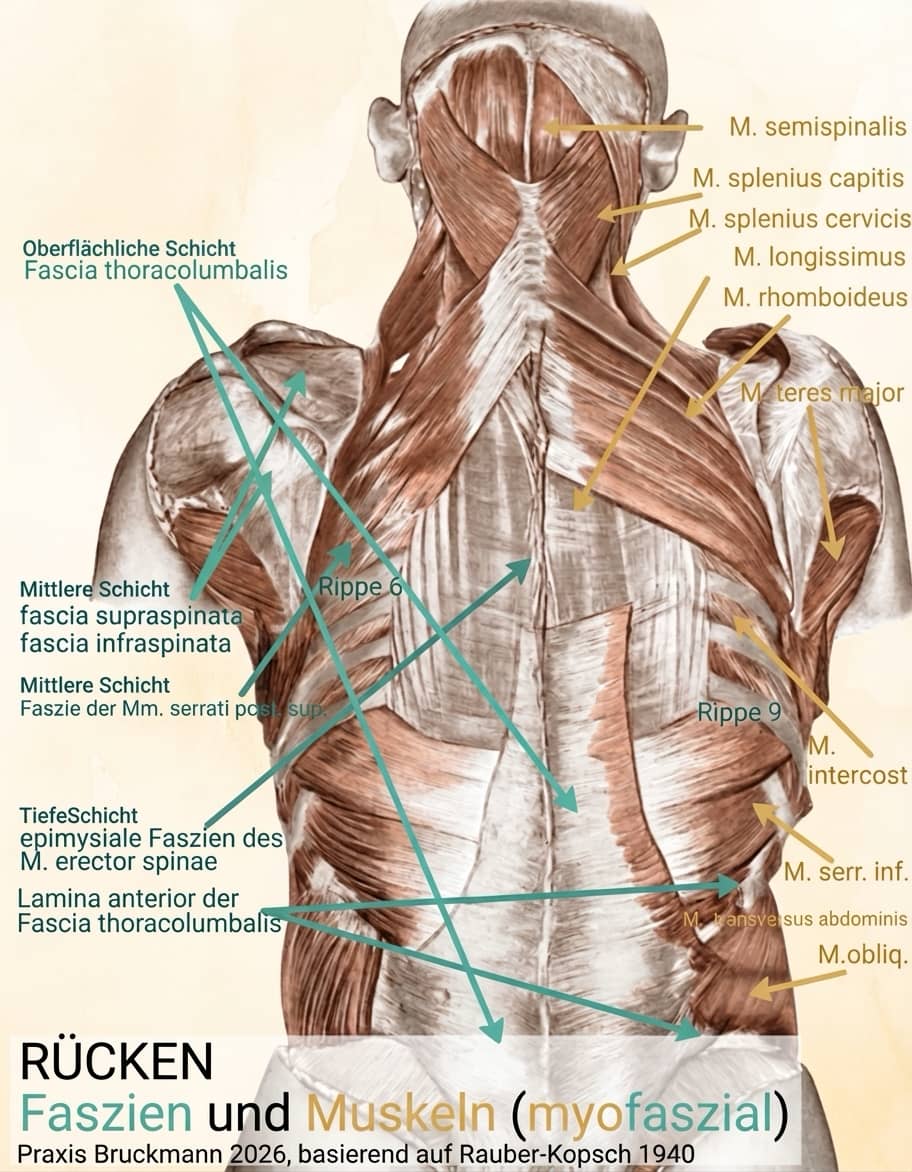 Muskeln & Faszien - Myofasziales Wirksysteme im Rücken - Praxis Bruckmann (Vorlage Rauber-Kopsch 1940)
Muskeln & Faszien - Myofasziales Wirksysteme im Rücken - Praxis Bruckmann (Vorlage Rauber-Kopsch 1940)
Renate Wanninger, Reporterin beim SR 3, besuchte Renate Bruckmann in ihrer Praxis in Saarbrücken und ließ sich vor Ort die Wirkungsweise der Pohltherapie gegen Rückenschmerzen zeigen. Das daraus entstandene Interview, ausgestrahlt am 12.10.2021, können Sie sich hier anhören:
Fragen zum Buch "Rückenschmerzen selbst behandeln"
Ja, in unserem YouTube-Kanal die.Schmerzexperten stellen wir die wichtigsten Übungen als Video vor. Damit können die effektiven Übungen noch einmal in Bewegung verfolgt werden, was die korrekte Ausführung verbessert.
Oder der KOSTENLOSEN Video-Kurs zum Buch "Rückenschmerzen selbst behandeln" in unserer kostenlosen APP GesundMove für APPLE, ANDROID und Laptops/PC´s - ein ganzes Programm zur Selbsthilfe.
 Was sind Ursachen & Symptome von CPPS?
Was sind Ursachen & Symptome von CPPS?Bei CPPS geht man davon aus, dass die Beschwerden durch Spannungen in der Muskulatur und den Faszien des Beckens verursacht werden. Solche Spannungen können starke und stärkste Beschwerden verursachen, weil in den verspannten Geweben Triggerpunkte und Verklebungen entstehen, die Schmerzreize auslösen. Es ist dann – einfach gesagt – wie ein Wadenkrampf, nur nicht in der Wade, sondern im Becken.
Die Auswirkungen auf Alltag und Psyche sind gravierend, da die PatientInnen mehr oder weniger ständig Schmerzen haben und nicht wissen, woher diese Beschwerden kommen und was sie dagegen tun können.
Von CPPS sind Männer wie Frauen betroffen.
Bei Männern wird beim CPPS als Ort der Schmerzen oft angegeben:
Die Schmerzen verstärken sich oft nach dem Orgasmus. Die Potenz ist häufig beeinträchtigt. Missempfindungen wie Kältegefühle oder Brennen, Druck und Fremdkörpergefühl im Bereich Harnröhre, Penis, Rektum, Damm werden genannt.
Die schulmedizinische Diagnostik sieht Anamnese, Ultraschalluntersuchung, Blut-, Urin-, und Spermaproben sowie Blasenspiegelung vor. Wenn diese Befunde negativ sind, also keinen organischen Befund ergeben, wird oft die Diagnose CPPS oder chronische Prostatitis gestellt.
Frauen leiden bei CPPS oft an:

Viele Frauen leiden während der Menstruation unter starken Krämpfen, Schmerzen und starken Blutungen. In der Schmerztherapie in unseren Praxen stellen wir oftmals fest, dass die individuellen Regelschmerzen unserer Patienten oft muskuläre Ursachen haben. Genauer handelt es sich dabei um myofasziale Ursachen, also Muskeln (griechisch myus) und Faszien (Bindegewebe), welche so sehr von Dauerkontraktionen betroffen sind, dass starke Krämpfe und Schmerzen entstehen.
Diese. Beschwerden können aber auch auf eine Endometriose zurückzuführen sein. Wie bei vielen Themen „unter der Gürtellinie“ sind jedoch auch Regelschmerzen viel zu oft ein Tabu-Thema. Glücklicherweise kommt der Endometriose in letzter Zeit immer mehr Aufmerksamkeit in der öffentlichen Wahrnehmung zu.
Bei der Endometriose verteilen sich Zellen der Gebärmutterschleimhaut (in Fachkreisen Endometrium genannt) auch in anderen Regionen des Körpers: in der Nähe des Uterus, auf der Blase, auf dem Darm oder den Eileitern. In seltenen Fällen können auch die Knochen und sogar das Gehirn befallen sein. Die Endometrien reagieren dann während der Menstruation ebenfalls und krampfen und bluten gemeinsam mit der Gebärmutter. Das Ergebnis sind heftige Schmerzen, die das tägliche Leben enorm einschränken oder sogar unmöglich machen können. In den USA nennt man aufgrund der häufig auftretenden starken Regelschmerzen auch „the curse“ (der Fluch).
Endometriose ist eine der häufigsten Unterleibs-Erkrankungen bei Frauen. Rund 15% der Frauen im gebärfähigen Alter erkranken daran. (Aufmuth, 2023) - seltener tauchen die Symptome nach der Menopause auf. Dabei erfolgt die Diagnose oft erst nach Jahren.
Die Ursache sind Ansiedlungen von Gebärmutterschleimhaut außerhalb der Gebärmutter. Warum der körpereigene Schutz umgangen wird und die Ansiedlung dieses Gewebes außerhalb erfolgt, ist noch ungeklärt. Eine neue Studie (Muraoka et.al. 2023) gibt Hoffnung.
Die Folgen können sein: Schwere Schmerzen vor allem im Unterleib und verminderte Fruchtbarkeit - das sind nur einige Symptome (vgl. Berufsverband der Frauenärzte, 2023) von Endometriose.
Da es für diese Folgen (Symptome) viele Ursachen geben kann, wird die Diagnose Endometriose oft erst sehr spät festgestellt z.B. über detaillierte Befragung, Speicheltests, Laparoskopie, MRT oder eine spezielle Hormonpille. Oft dauert es leider Jahre bis eine Diagnose steht.
Um Endometriose zu erkennen oder auszuschließen, ist in der Regel eine Bauchspiegelung erforderlich. Dabei handelt es sich um eine Operation mit mehreren kleinen Zugängen, bei der neben der Diagnose der Endometriose in einem Zug auch die sichtbaren Herde entfernt werden.
Nicht selten stellen sich in der Praxis Bruckmann jedoch auch Frauen mit heftigen Regelschmerzen vor, welche bereits eine Endometriose-OP hatten. Wenn nach der Operation keine Besserung eingetreten ist, kommen andere Ursachen für die starken Regelschmerzen in Betracht. Auch ist es möglich, vor einer Operation eine nichtinvasive Diagnostik und körpertherapeutische Maßnahmen wie die Pohltherapie auszuprobieren, um zu überprüfen, ob dies bereits eine deutliche Besserung bewirkt.
Behandelt wird Endometriose zum Beispiel mit:
Endometriose gilt also als behandelbar, aber nicht als heilbar.
Bei Unterbauchbeschwerden und Bauchbeschwerden gibt es auch muskuläre und fasziale Ursachen, die sich pohltherapeutisch behandeln lassen.
In der Schmerztherapie in unseren Praxen stellen wir oftmals fest, dass die individuellen Regelschmerzen unserer Patienten oft muskuläre Ursachen haben. Genauer handelt es sich dabei um myofasziale Ursachen, also Muskeln (griechisch myus) und Faszien (Bindegewebe), welche so sehr von Dauerkontraktionen betroffen sind, dass starke Krämpfe und Schmerzen entstehen.
Weil die Hormone im Zyklus auf den ganzen Körper wirken und nicht nur auf die Gebärmutter, können die Hormone auch Beschwerden in den Muskeln und Bindegeweben von Unterbauch und Beckenboden auslösen oder verstärken. Dann wirken die Hormone wie ein Booster für die Verspannungen in den Geweben und es kommt zum monatlichen „Fluch“. Dagegen hilft dann auch keine Operation.
Der erste Schritt ist immer, organische Ursachen durch den Gynäkologen oder die Gynäkologin abklären zu lassen. Sind die Regelschmerzen nicht auf eine mögliche Endometriose zurückzuführen, dann können folgende Maßnahmen den monatlichen Schmerzen entgegenwirken:
Wer je starke Regelschmerzen hatte, weiß, dass man damit aufs Sofa möchte und sonst wirklich nichts und das ist auch in Ordnung so. Sport außerhalb der Regel zu betreiben, kann jedoch helfen: denn die Bewegung sorgt für gut funktionierende und lockere Muskulatur außen und innen im Becken und damit tun Sie auch etwas gegen Regelschmerzen. Einige Patientinnen berichten, dass leichte Schmerzen während der Regel sich durch Bewegung wie langsames Joggen, Gymnastik oder Yoga bessern. Das ist nicht verwunderlich, verbessert sich doch dadurch die Durchblutung und das Blut kann schneller abfließen, so dass „die Tage“ sich sogar oft verkürzen. Das können diejenigen, die nicht so stark von Beschwerden betroffen sind, auf jeden Fall ausprobieren.
Yogaübungen helfen erstens wegen der schon genannten Bewegung und zweitens tragen sie durch Atemübungen und Entspannungen zu einer vertieften Bauchatmung und mehr Lockerheit in Becken und Unterbauch bei. Das kommt dann dem Gewebe während der Menstruation zugute. Außerdem helfen Atemübungen mit Schmerzen besser fertig zu werden und es ist gut, sie zu üben wenn man gerade keine Schmerzen hat, dann kann man darauf zurück greifen, wenn man sie hat.
Es kann hilfreich sein, Magnesium zu nehmen und zwar drei Tage vor der Periode und noch drei Tage lang darüber hinaus. Das hilft nicht sofort, wie ein Schmerzmittel, sondern auf die Dauer. Da die Einnahme keine Nebenwirkungen hat, sollten Sie es einfach ausprobieren. Lediglich bei Gesamtdosen von über 500 mg am Tag kann es Durchfall geben, der wieder aufhört, wenn man die Dosis reduziert. Also drei mal am Tag je 150 mg Magnesium drei Tage vor bis drei Tage nach der Periode nehmen. Bitte kaufen Sie sich Magnisum-Citrat, das hat eine höhere Bioverfügbarkeit. Einfach mal ein paar Zyklen lang testen, wenn Sie zu den Frauen gehören, bei denen es wirkt, Glückwunsch!
Bekannt aus der Geburtshilfe, wo er einen weichen Damm machen soll und deswegen zur Geburtsvorbereitung am Ende der Schwangerschaft eingesetzt wird, kann er in der zweiten Zyklushälfte bis kurz nach der Periode getrunken werden. Er lockert die Beckenmuskulatur, wirkt krampflösend und entspannt die Muskulatur des Uterus. Sein Eisengehalt kann helfen, einen Eisenverlust durch die Blutung ausgleichen. Er schmeckt etwas bitter und nicht nach Himbeeren, eine Tasse täglich ist aber trinkbar. Es gibt ihn in Reformhäusern und Apotheken und natürlich im Internet.
Dass eine Wärmflasche beim Entkrampfen hilft, wissen die meisten. Von einer meiner Töchter habe ich gelernt, ein Wärmepflaster, wie es für Nackenschmerzen eingesetzt wird, auf den Unterbauch zu kleben, hilft genauso und ist für unterwegs eine super Sache.
Ein Tensgerät gibt minimale Stromimpulse auf die Haut und kann dadurch helfen, Schmerzattacken zu erleichtern. Es gibt sie inzwischen für weniger als 100 Euro im Internet. Die Behandlung hilft aber nur so lange, wie das Gerät eingeschaltet und auf den Unterbauch aufgelegt wird.
Schmerzmittel wie das Mittel Ibuprofen wirken (Die Wirkung der NSAR - entzündugnshemmende Medikamente vgl. Coachran-Studie, 2015) indem sie die Synthese von Prostaglandinen (die für die Krämpfe) verantwortlich sind, hemmen. Man sollte sie jedoch schon einen Tag vor der Periode nehmen, da dann von Anfang an weniger Prostaglandine gebildet werden, was das Entstehen der Krämpfe verringert. Keinesfalls sollten Sie Schmerzmittel nehmen, die Acetylsaylicylsäure (ASS) enthalten (z.B. Aspirin). Sie wirken nämlich blutverdünnend und das kann die Blutung dann noch verstärken. Da Aspirin eine ganze Woche lang blutverdünnend wirkt, gilt: eine Woche vorher kein ASS nehmen bei schmerzhaften und starken Blutungen.
Mit körpertherapeutischen Verfahren wie der Pohltherapie können gegebenenfalls Dauerverkrampfungen im Becken und Unterbauch gelockert werden. Geeignete Übungen gegen starke Regelschmerzen für zu Hause ergänzen die Behandlung. Wichtig ist es außerdem, Alltagsgewohnheiten unter die Lupe zu nehmen. Wer ständig mit angezogenen Knien auf dem Stuhl oder Sofa sitzt oder die Beine chronisch übereinanderschlägt, muss mit Verspannungen in der Unterbauch- und Hüftmuskulatur rechnen. Diese können sich auch außerhalb der Periode bemerkbar machen, zum Beispiel beim Aufstehen vom Stuhl oder Bett (vgl. Stiftung für Qualität und Wirtschaftlichkeit im Gesundheitswesen 2023)
Zu unserem Onlinekurs gegen Beschwerden unter der Gürtellinie für Frauen.
Bei heftigen Regelschmerzen kann so ziemlich alles an Muskulatur„unter der Gürtellinie“ verspannt sein. Besonders im Fokus stehen dabei die folgenden Muskeln und Muskelgruppen:
Sie bilden die muskulären Bauchwände, bis in die Flanken und bedecken sogar einen Teil des Rückens. Sie geraten in Dauerspannung, bei ständig übereinander geschlagenen Beinen, verdrehtem Sitzen oder Stehen. Häufiges Tragen von Kindern, schweren Handtaschen auf einer Körperseite, mögen sie ebenfalls nicht und reagieren mit Dauerspannung und Triggerpunkten (schmerzhafte Druckpunkte in einem verspannten Muskelfaserbündel). Auch das Stehen auf Stand und Spielbein macht ihnen zu schaffen.
Sie laufen vom Brustkorb ungefähr auf der Höhe auf der Höhe der Brustwarzen gerade nach unten bis zum Schambein und sind in etwa so breit wie vier Finger. Ihre Dauerspannung verursacht eine zusammengesunkene Haltung mit Rundrücken und schlechter Bauchatmung. Außerdem können Triggerpunkte (druckschmerzhafte Punkte in einem verspannten Muskelfaserbündel) in der Nähe ihres Ansatzes am Schambein ein Gefühl von Blasenschmerz und Harndrang auslösen. Auch das Bindegewebe auf dem geraden Bauchmuskel kann an Regelschmerzen beteiligt sein, weil es verfilzt und verspannt ist und Schmerzreize sendet.
Sie können Schmerzen im Becken und dem Unterbauch, auslösen, die bis in die Vorderseite der Oberschenkel ausstrahlen. Beine übereinanderschlagen, stundenlanger Schneidersitz und Sitzen mit angezogenen Beinen sind dafür die Ursachen. Der Iliopsoas kann außerdem Rückenschmerzen verursachen und im Bauch fühlen sich die Beschwerden an wie Eierstockschmerzen (er liegt direkt neben den Eierstöcken) oder Darmschmerzen. Der Pectineus kann auch Schambein- oder Leistenschmerzen verursachen.
Ein chronisch verkrampfter Beckenboden kann auch außerhalb der Periode weh tun, das versteht sich. Krampfen dann durch die Prostaglandine noch zusätzlich die Muskeln und Bänder der Gebärmutter, können extreme Schmerzen im „Unterleib“ und Genital entstehen.
Manuelle Therapie kann helfen, allmählich wieder die Kontrolle über den Beckenboden zu gewinnen und zu lernen, ihn bewusst zu entspannen. Körperübungen und Entspannungen tragen ebenfalls dazu bei. Bitte keine Kegelübungen machen und kein „Beckenbodentraining“. Oder würden Sie sich besser fühlen, wenn Sie bei Überlastung eine zusätzliche Aufgabe bekommen? Wohl kaum. Und so geht es auch dem Beckenboden und allen überlasteten Muskeln: Bewegung ja gerne! Entspannung Willkommen!
Wenn Sie wissen wollen, ob auch Ihre Regelschmerzen muskulär oder myofaszial bedingt sein können, machen Sie zwei Dinge:
1. Fassen Sie die Gewebe an schmerzenden Stellen außen am Unterbauch, dem Schambein, der Leiste oder auch im Bereich der Schamlippen zwischen Daumen und Zeigefinger (Pinzettengriff). Dann rollen Sie das Gewebe ohne es loszulassen hin und her. Tut das weh? Machen Sie den Vergleich mit anderem Gewebe und zwar dort, wo keine Regelschmerzen sind. Am Unterarm zum Beispiel. Fühlt sich das gleiche dort ganz anders an, nämlich nur wie ein Druck und nicht wie ein schmerzhaftes Kneifen? Wenn ja, wissen Sie, dass verklebtes Bindegewebe (Faszien) die Ursache sein kann.
2. Drücken Sie mit Ihrem Daumen auf eine schmerzende Stelle und stellen Sie fest, ob dies den Schmerz zunächst verstärkt. Atmen Sie langsam und normal ein und aus und bleiben Sie für ca. 60 Sekunden auf dieser Stelle. Wird es dann besser? Nehmen Sie den Druck weg und streichen kurz sanft über die Stelle. Fühlt es sich schon besser an? Wenn ja: Gratulation, denn Sie haben gerade eigenhändig einen Triggerpunkt behandelt und deaktiviert!
Wir heißen Sie herzlich in unserer körpertherapeutischen Praxis in Saarbrücken oder Neustadt an der Weinstraße (in der Nähe von Mannheim) willkommen. Hier können fachkundige Beckentherapeutinnen eine Einschätzung bieten. Im Rahmen unseres Termins besprechen wir außerdem geeignete Maßnahmen zur Behandlung der Regelschmerzen – in Form einer Therapie vor Ort oder für die Selbsthilfe gegen Regelschmerzen daheim.
Keine Zeit für einen Termin vor Ort? Nutzen Sie unsere Online-Sprechstunde!
Beschwerden aufgrund von verspannten Muskeln und Faszien können im ganzen Körper auftreten – bei der Frau ebenso wie beim Mann. Dauerverspannungen in Muskeln und Bindegewebe (Faszien) können Schmerzen, Funktions- und Bewegungsstörungen sowie Missempfindungen auslösen. Wenn fachärztliche Diagnosen keinen Befund erbracht haben, der Ihre Beschwerden erklärbar macht, können Sie sich durch erfahrene und ausgebildete Pohltherapeuten auf Verspannungen untersuchen lassen. Dann kann eine ursachengerechte Behandlung beginnen, um Verklebungen und Triggerpunkte in Muskeln und Faszien zu lösen und Beschwerden zu mindern.
Muskel- und faszialbedingte Beschwerden können im ganzen Körper auftreten. Das ist an sich nicht verwunderlich, denn unser Körper besteht neben Knochen und Organen von Kopf bis Fuß aus Muskeln und Bindegeweben (Faszien).
Dauerverspannungen in diesen Geweben können Schmerzen, Funktions- und Bewegungsstörungen und Missempfindungen auslösen. Wenn fachärztliche Diagnosen keinen Befund erbracht haben, der Ihre Beschwerden erklärbar macht, sollten Sie sich auf Verspannungen untersuchen lassen. Man kann diese ohne Geräte, mit den Augen und mit geübten Händen erkennen. Dann kann eine ursachengerechte Behandlung beginnen, um Verklebungen und Triggerpunkte in Muskeln und Faszien zu lösen und Beschwerden zu mindern. Kraft und Beweglichkeit können so verbessert werden, Beschwerden werden gemindert.
 |
 |
 |
 |
 |
|
 |
|
 |
|
Durch verspannte Muskeln und Bindegewebe im Nacken oder den Schultern kommt es zu ganz verschiedenen Beschwerden. Kopfschmerzen zum -beispiel oder Spannungsgefühle im Nacken, Bewegungseinschränkungen, so dass der Kopf kaum noch gedreht werden kann. Sogar im Gesicht und am Hals vorne gibt es eine ganze Reihe von Muskeln, die dafür sorgen, dass wir blinzeln, lachen und sprechen können. Auch kauen und schlucken sind muskuläre Vorgänge, die durch Dauerspannungen gestört und beeinträchtigt werden können. Hier kommt eine Aufzählung der häufigsten Beschwerden im Bereich Kopf, Hals, Nacken:
Mit meinem Buch "Unter der Gürtellinie", das 2020 im Verlag Droemer Knaur erschienen ist, spreche ich Männer wie Frauen mit Beschwerden im Bereich des Beckens an, die nicht wissen, woher ihre Schmerzen, Funktionssstörungen und Missempfindungen kommen und denen schulmedizinisch gesagt wird, es sei alles in Ordnung. Oder ihre Beschwerden seien "psychosomatisch".
Ich erkläre woher die Schmerzen kommen können und möchte damit einen Beitrag leisten, ein neues Verständnis dafür zu entwickeln. Nicht nur bei Patientinnen und Patienten, die endlich ihre Beschwerden verstehen und erfahren, dass sie damit nicht alleine sind. Auch Fachleute können nachlesen,, wie Dauerkontraktionen der Muskulatur und verklebte Faszien Beschwerden im urogenitalen oder rektalen Bereich verursachen können und was man körpertherapeutisch dagegen tun kann.
Körpertherapie kann die schulmedizinische Behandlung und Beratung sinnvoll ergänzen und helfen, Medikamente zu redzuzieren und Operationen zu vermeiden. Die Universitätskliniken des Saarlandes (Gynäkologische Schmerzambulanz) empfiehlt das Buch ebenso wie etliche niedergelassene Neurologen, Gynäkologen und andere Fachärztinnen. Sollten Sie zum Fachpublikum gehören und das Buch ihren Patientinnen und Patienten weiter empfehlen wollen, können Sie bei uns Buchkarten zum Auslegen ordern. Das ist natürlich kostenlos.
Wenn Sie die Diagnosen
erhalten haben, kann eine Untersuchung auf Verspannungen Ihnen helfen, zu erkennen ob auch Verspannungen eine Rolle bei Ihren Beschwerden spielen.
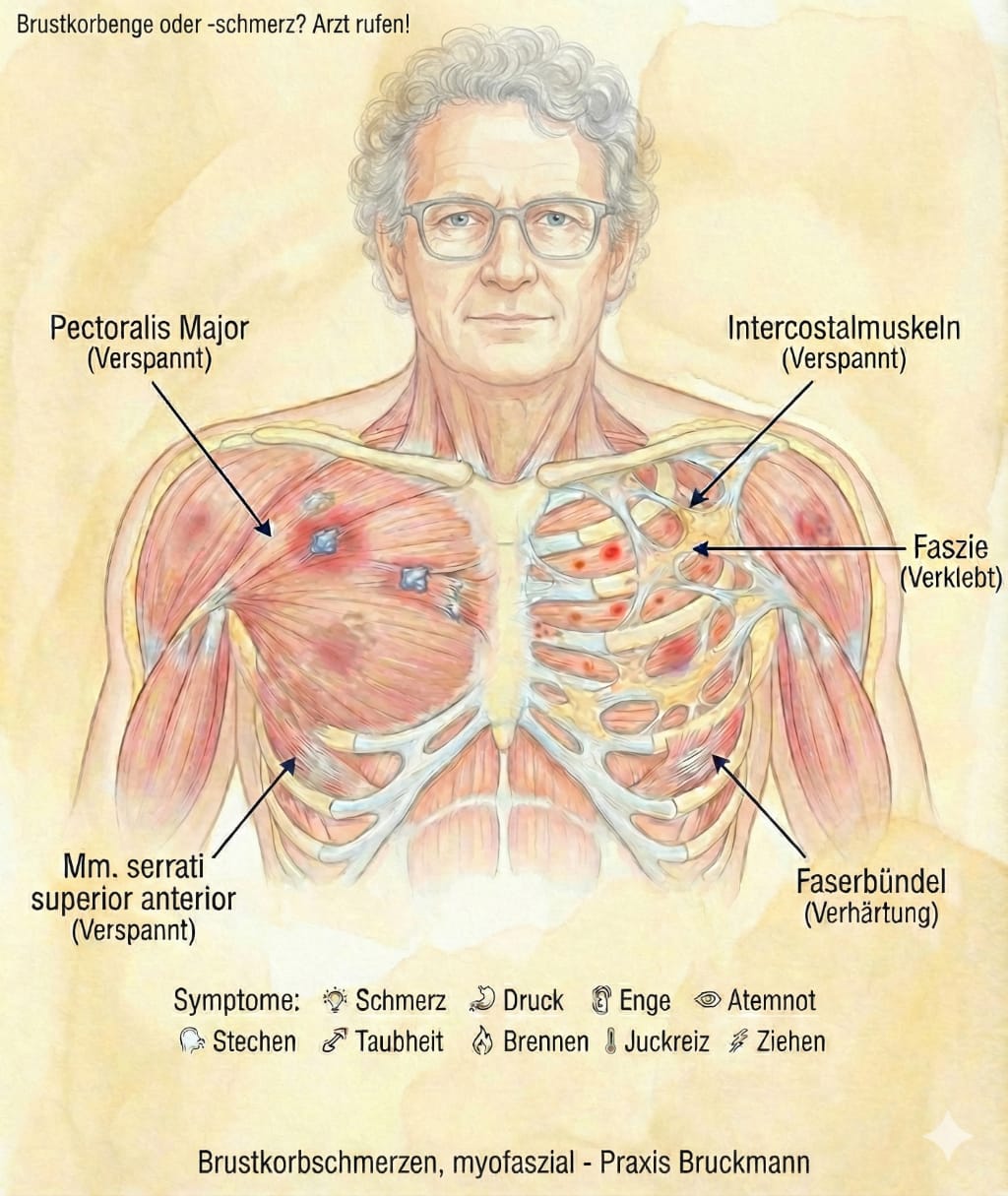 Brustkobschmerzen-Engegefühl - myofasziale Ursachen - Praxis Bruckmann (2026)Wenn es im Brustkorb sticht und zwickt, ist es sehr wichtig, diese Beschwerden beim ersten Auftreten schnell ärztlich abklären zu lassen. Wenn sich organisch nichts finden lässt, ist das zwar erst einmal beruhigend, jedoch stellt sich die nächste Frage gleich hinterher: Wenn alles in Ordnung ist mit Herz, Gefäßen und Lunge – was ist es dann, was mir Probleme bereitet? Denn Brustkorbschmerzen ohne Organbefund können die Lebensqualität drastisch einschränken.
Brustkobschmerzen-Engegefühl - myofasziale Ursachen - Praxis Bruckmann (2026)Wenn es im Brustkorb sticht und zwickt, ist es sehr wichtig, diese Beschwerden beim ersten Auftreten schnell ärztlich abklären zu lassen. Wenn sich organisch nichts finden lässt, ist das zwar erst einmal beruhigend, jedoch stellt sich die nächste Frage gleich hinterher: Wenn alles in Ordnung ist mit Herz, Gefäßen und Lunge – was ist es dann, was mir Probleme bereitet? Denn Brustkorbschmerzen ohne Organbefund können die Lebensqualität drastisch einschränken.
Brustwandsyndrom – so lautet die häufige Diagnose bei Brustkorbschmerzen ohne Organbefund Gut ein Drittel der Bevölkerung ist im Lauf ihres Lebens davon betroffen: Es schmerzt und sticht in der Brust, oder im Bereich der Rippen. Oft ist die Atmung eingeschränkt und manchmal zieht es auch von der Brust in den Rücken oder umgekehrt. Neben dem Stechen kann auch ein Ziehen, eine Überempfindlichkeit der Haut bestehen oder das Gefühl, ein Gürtel drückt den Brustkorb oder die Rippen zusammen.
Gibt es dafür keine Ursachen an Organen wie dem Herz-Lungen-System, spricht man vom Brustwandsyndrom oder Interkostal-Myalgie. Brustkorbschmerzen ohne Organbefund sind nicht gefährlich, aber unangenehm und können die Lebensqualität stark einschränken.
Ursache für Brustkorbschmerzen, die nicht auf Herz, Gefäßen und Lunge zurückzuführen sind, können die Muskeln und Faszien sein. Diese können Schmerzen, Druck und Enge, Atemnot und Stechen auslösen, wenn sie chronisch verspannt sind. Diese Verspannungen führen zu kleinen druckschmerzhaften Faserbündeln in der Muskulatur, die manchmal auch für Laien als Verhärtungen zu ertasten sind. Diese Druckpunkte nennt man auch Triggerpunkte. Diese zu finden, ist in der Regel nicht schwierig, wenn man mit mittlerem Druck in de schmerzenden Arealen danach sucht. Sogar zwischen den Rippen gibt es kleine Muskeln, die Intercostalmuskeln, die verspannen können.
Neben diesen Verspannungen in der Muskulatur können Sie auch verklebtes Bindegewebe haben, das Missempfindungen, wie Taubheit, Brennen, Juckreiz oder ziehende Schmerzen erzeugen kann. Die chronischen Verspannungen können durch verschiedene Dinge ausgelöst werden:
Übertreibt man es mit Krafttraining, kann dies mit einer zu großen Belastung der Muskelfasern einhergehen. Dann können einzelne Faserbündel sich nicht mehr entspannen, sie verhärten und bilden Triggerpunkte mit Schmerzen und sogar mit Atemnot. Machen Sie in diesem Fall Pause mit dem Krafttraining und warten Sie ab, ob das etwas ändert. Nutzen Sie die Pause für die Moves aus dem Übungsprogramm (siehe unten). Hilft das alleine nicht, versuchen Sie, Ihre Triggerpunkte selbst zu behandeln oder nehmen Sie therapeutische Hilfe in Anspruch. Sie rreichen uns telefonisch unter der Nummer 0681 / 954 10 951, per E-Mail an
Wer wenig Bauchatmung praktiziert, überlastet beim Atmen die Brustkorbmuskeln und einige Schultermuskeln, das kann Schmerzen und Triggerpunkte auslösen. Wenn man sich klar macht, dass man an einem Tag ungefähr 20.000 mal aus- und einatmet, versteht man, dass hier nicht Höchstbelastung wie beim Krafttraining, sondern Dauerbelastung das Problem ist. Deswegen kann es helfen, den Bauch und das Zwerchfell zu entspannen: die Bauchatmung funktioniert besser, die Brustkorbmuskeln haben „Atempause“ und können loslassen. Folgen Sie auch hier dem Übungsprogramm (siehe unten).
Beim Husten krampfen die Muskeln von Bauch und Brustkorb schlagartig zusammen. Das kann zu einem harmlosen Muskelkater führen, der wieder vergeht. Es können aber auch Triggerpunkte entstehen, die oft noch Monate lang Ärger machen. Hier hilft Bewegung und die unten angeführten Übungen.
Hatten Sie eine Operation oder Verletzung wie Gallenblasen-OP, Rippenbruch oder einen Schlüsselbeinbruch, haben Sie wahrscheinlich während der Heilungs- und Schmerzphase eine einseitige Schonhaltung eingenommen, bei der sich Ihr Brustkorb auf einer Seite zusammengezogen hat. Sie können dann über unser Übungsprogramm die Beweglichkeit wieder verbessern, brauchen jedoch eventuell zusätzlich manuelle Therapie, um die Auswirkungen der Vergangenheit zu mildern.
Wenn Sie Brustkorbschmerzen haben, haben Sie vielleicht spannende Gewohnheiten, die für Ihre dauerkontrahierten Muskeln verantwortlich sind. Es geht darum herauszufinden, was Sie im Alltag tun, das Dauerspannungen erzeugt. Diese Gewohnheiten sind eine häufige Ursache des Brustwandsyndroms, weil sie so unbewusst ablaufen, dass wir sie gar nicht bemerken. Hier hilft es, zu ändern, was immer man ändern kann und Übungen zu machen.
Wenn Sie die meisten der folgenden Fragen mit Ja beantworten können (und Ihre Beschwerden ärztlich abgeklärt sind), können Ihre Brustkorbschmerzen durch Verspannungen in der Muskulatur und oder dem Bindegewebe (Faszien) des Brustkorbs entstanden sein.
 Die Beschwerden können durch entsprechende Übungen, Veränderung der spannenden Gewohnheiten und Körpertherapie – wie der Pohltherapie – behandelt werden.
Die Beschwerden können durch entsprechende Übungen, Veränderung der spannenden Gewohnheiten und Körpertherapie – wie der Pohltherapie – behandelt werden.
Leere oder volle Flasche in beide Hände nehmen, Arme gestreckt über Kopf anheben, große Kreise mit der Flasche machen. Dabei weiteratmen. Spüren, wie der ganze Brustkorb in Bewegung kommt.
Diesen Move kann man auch bei einer Pause auf langen Autofahrten machen.
Der Rollenstreck lockert den Brustkorb und weitet ihn. Danach kann man viel besser atmen. Eine wichtige Übung für Menschen, die viel sitzen, sei es im Auto, bei der Arbeit oder in der Ausbildung. Entweder mit Rolle oder wenn es zu sehr schmerzt mit einem gerollten Handtuch. Achtsam üben. Sie sollen sich danach besser fühlen und nicht gegen den Schmerz üben.
Die PC-Übung ist für alle, die viel am PC arbeiten ein super Ausgleich.
Eine der wichtigsten Übungen, um Flexibilität in die Bauchdecke zurückzubekommen und die Bauchatmung drastisch zu verbessern.
Eine der wichtigsten Übungen, um Flexibilität in den Oberkörper zurückzubekommen und die Atmung im Brusktorb zu verbessern und Verspannungen durch die PC-Arbeit vorzubeugen.
Sprechstunden: Mo.- Mi. nach Vereinbarung
Renate Bruckmann
Heilpraktikerin
Pestelstr. 4
66119 Saarbrücken
Telefon: 0681 / 954 10 951
E-Mail:
Sprechstunde: Mo.- Sa. nach Vereinbarung
Renate Bruckmann / Nora Sammet
Heilpraktikerin
Hauptstr. 93-95, 2. OG
(Seiteneingang - Santander Bank)
67433 Neustadt
Sprechstunden nach Terminvereinbarung:
Telefon: 0681 / 954 10 951Mobil: 0177 69 24 603
Weitere nützliche Informationen erhalten Sie durch unsere App GesundMove
GesundMove als Web-APP für Laptop oder PC
Unsere Social-Media Kanäle:
⬆