Sind meine Schmerzen, Mißempfindungen nur Einbildung, ein Märchen oder Realität?
Von Dipl. Soziologe Tilo Mörgen - Fachautor
 Wenn Sie unter chronischen, oft wandernden und tief sitzenden Schmerzen im Bewegungsapparat leiden, haben Sie in der Therapie vielleicht schon einmal die Begriffe „myofasziales Schmerzsyndrom“ oder „Triggerpunkte“ gehört. Mythos, Märchen? Der Artikel hilft zu verstehen wie es zu aktuellen Therapiemöglichkeiten wie der Pohltherapie® oder der Beckentherapie Bruckmann kommt und klärt den Weg von einer "Erfindung ohne wissenschaftliche Basis“ (Quintner, Bove & Cohen, 2015) zur modernen Schmerzforschung und aktuellen Therapiemöglichkeiten.
Wenn Sie unter chronischen, oft wandernden und tief sitzenden Schmerzen im Bewegungsapparat leiden, haben Sie in der Therapie vielleicht schon einmal die Begriffe „myofasziales Schmerzsyndrom“ oder „Triggerpunkte“ gehört. Mythos, Märchen? Der Artikel hilft zu verstehen wie es zu aktuellen Therapiemöglichkeiten wie der Pohltherapie® oder der Beckentherapie Bruckmann kommt und klärt den Weg von einer "Erfindung ohne wissenschaftliche Basis“ (Quintner, Bove & Cohen, 2015) zur modernen Schmerzforschung und aktuellen Therapiemöglichkeiten.
Das Wichtigste in Kürze
- Myofasziale Schmerzen sind keine Einbildung, sondern in den Faszien messbar: Nackenschmerzen, Kieferschmerzen, Beckenprobleme, Rückenschmerzen und viel mehr "unerklärliche Beschwerden".
- Stress und Überlastung führen zu zähen, dicken Faszien (Densifizierung) - Tipp: Frühzeitig behandeln.
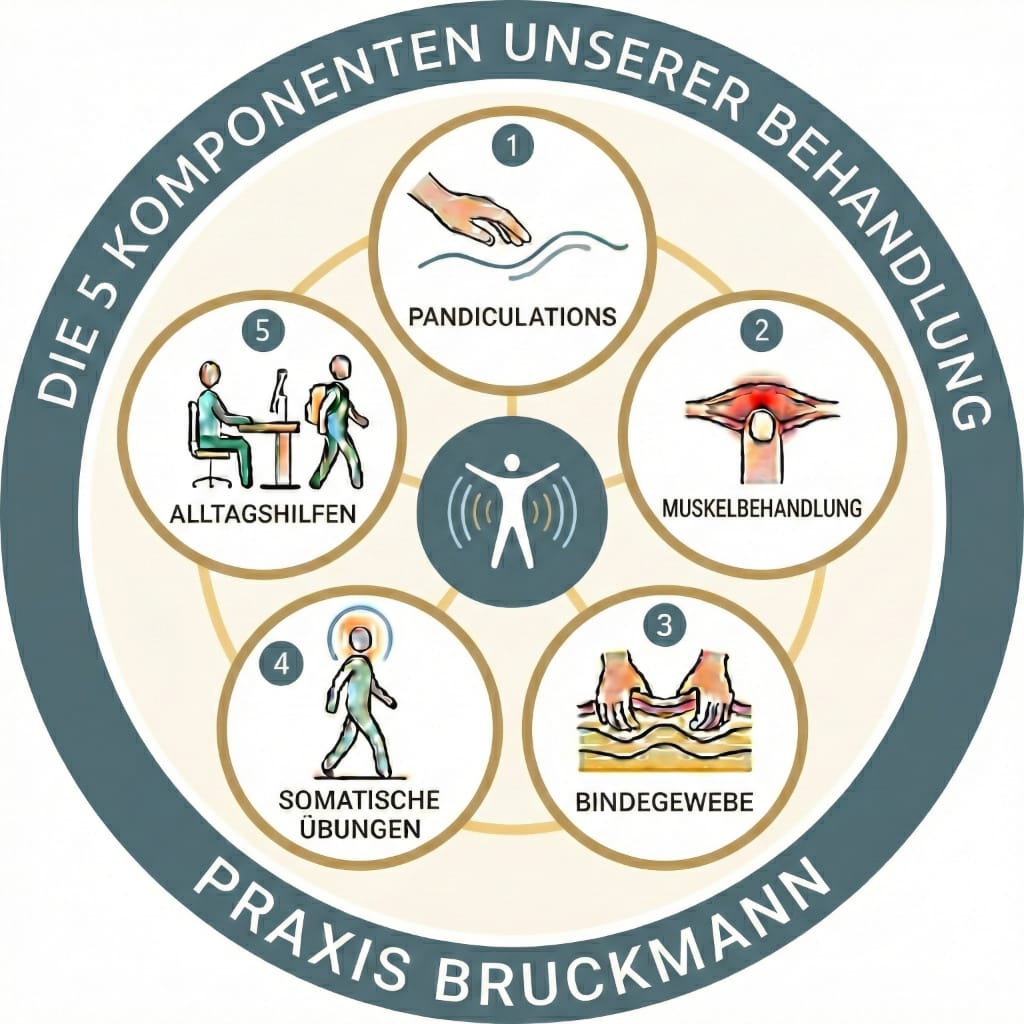
- Gezielte manuelle Therapien (z. B. Pohltherapie®, Beckentherapie Bruckmann, Osteopathie ...) mit Anwendugnstechniken wie Bindegewebsbehandlung, Myofaszialer Release, Wärme, neuromuskuläre Entspannung, Bewegung helfen effektiv.
Triggerpunkte eine „Erfindung ohne wissenschaftliche Basis“?
Lange Zeit gab es in der Medizin einen heftigen Streit darüber, ob diese extrem schmerzhaften, tastbaren Verhärtungen überhaupt existieren oder nur ein medizinisches "Märchen" sind. Frühere Theorien versuchten, den Schmerz durch eine lokale „Energiekrise“ im Muskel (Travel und Simons 1983) zu erklären. Dies hielt jedoch strengen wissenschaftlichen Überprüfungen nicht stand, weshalb kritische Forscher das alte Konzept der Triggerpunkte sogar als eine „Erfindung ohne wissenschaftliche Basis“ bezeichneten (Quintner, Bove & Cohen, 2015).
Die beruhigende Nachricht der modernen Schmerzforschung lautet jedoch: Ihr Schmerz ist absolut real und keine Einbildung! Die Ursache liegt allerdings in der Regel nicht isoliert in der Muskelfaser, sondern im faszialen Bindegewebe, das unseren gesamten Körper wie ein dreidimensionales Netzwerk umhüllt und durchdringt. Travel und Simnos (1983) verdanken wir dennoch, die korrekte Beschreibung und Lokalisierung mypofaszialer Schmerzen. Typisch für die Forschung und gute Wissenschaft: Das eine wird widerlegt, anderes wiederum bleibt erhalten.
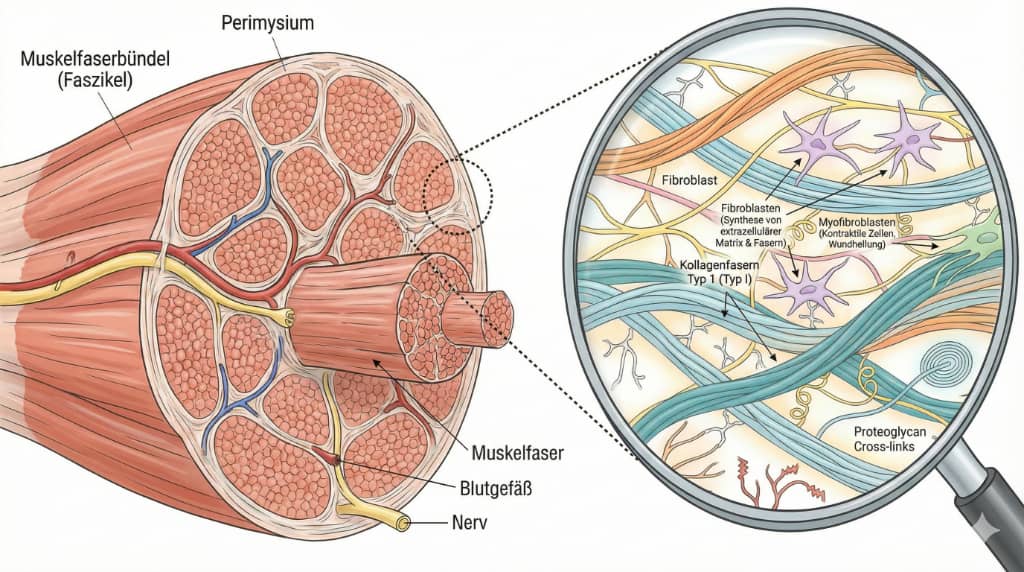
Faszien: Das faszinierende, aktive Schmerzorgan
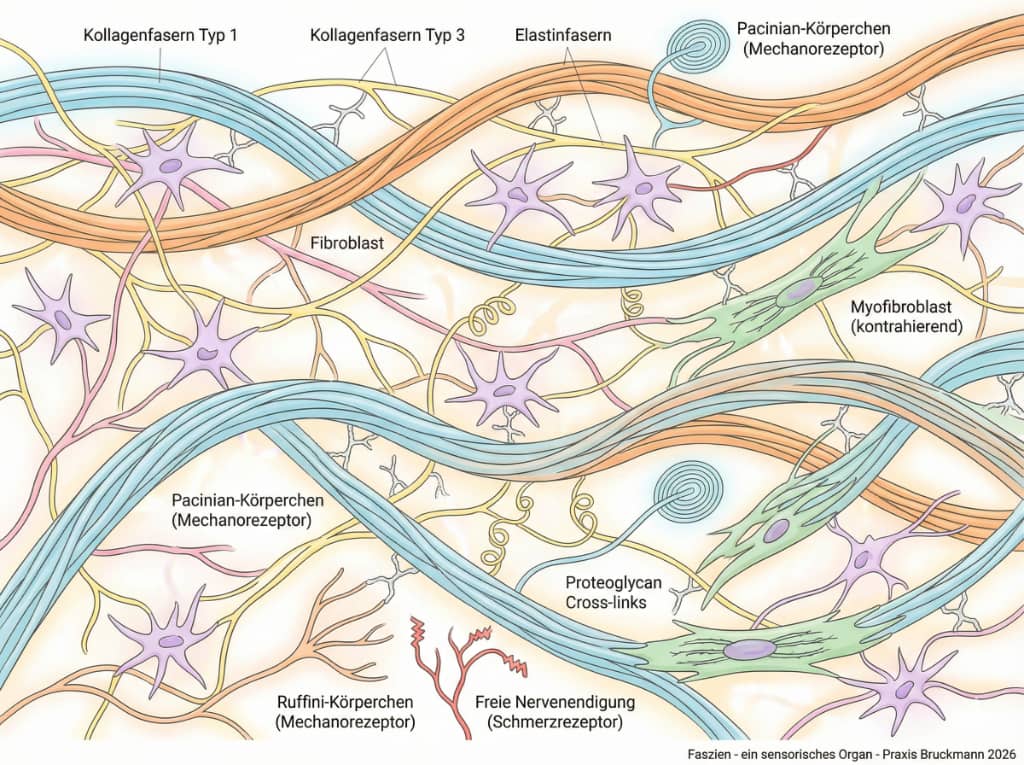
 Schmerzforschung mit Nobelpreis und die Auswirkungen auf myofasziale Schmerzen - Praxis Bruckmann 2026Früher dachte man, Faszien seien lediglich passives Verpackungsmaterial für unsere Muskeln und Knochen. Heute definiert die Wissenschaft das fasziale System als ein körperweites, hochkomplexes Netzwerk, das unsere mechanische Spannungsübertragung überhaupt erst ermöglicht (Stecco et al., 2025). Viel wichtiger noch: Faszien gehören zu den am dichtesten mit Nerven durchzogenen Organen unseres Körpers und sind voller winziger "Fühler" (Schleip & Bartsch 2023).
Schmerzforschung mit Nobelpreis und die Auswirkungen auf myofasziale Schmerzen - Praxis Bruckmann 2026Früher dachte man, Faszien seien lediglich passives Verpackungsmaterial für unsere Muskeln und Knochen. Heute definiert die Wissenschaft das fasziale System als ein körperweites, hochkomplexes Netzwerk, das unsere mechanische Spannungsübertragung überhaupt erst ermöglicht (Stecco et al., 2025). Viel wichtiger noch: Faszien gehören zu den am dichtesten mit Nerven durchzogenen Organen unseres Körpers und sind voller winziger "Fühler" (Schleip & Bartsch 2023).
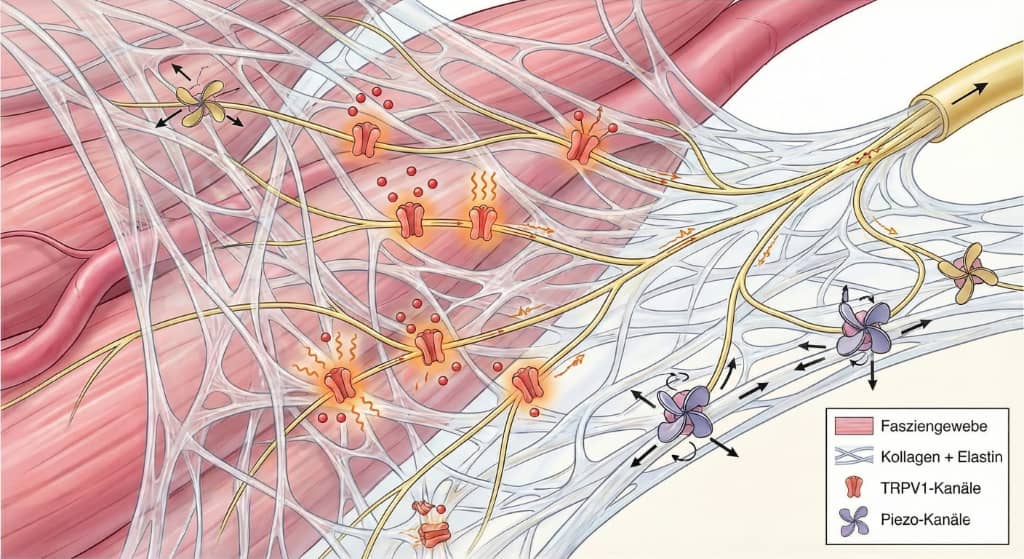
Zwei dieser Sensoren sind besonders wichtig, um Ihren Schmerz zu verstehen:
- TRPV1-Kanäle: Dies sind winzige Alarm-Rezeptoren, die reagieren, wenn das Gewebe übersäuert (zum Beispiel bei andauernder Überlastung) oder wenn Wärme entsteht (Julius 2001).
- Piezo-Kanäle: Dies sind hochentwickelte, propellerartige Druck-Sensoren, die jede Dehnung und mechanische Zugkraft im Gewebe haargenau spüren (Patapoutian 2020).
Wenn das Schmieröl klumpt: Ursachen für myofasziale Schmerzen durch Densifizierung
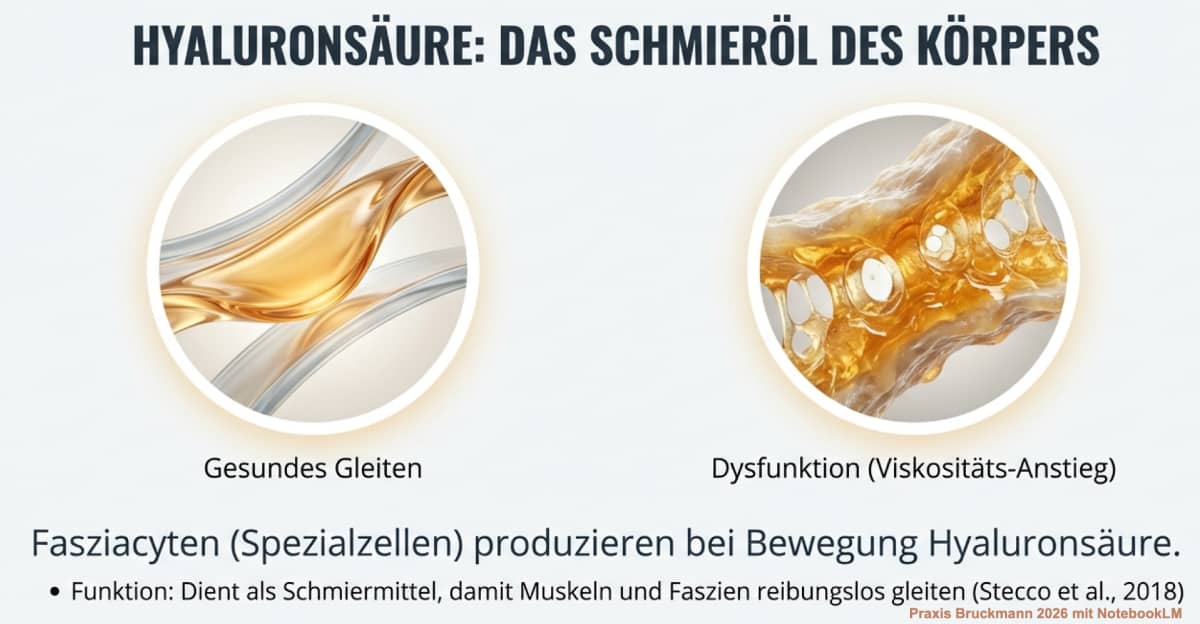
Das Schmieröl für die Motoren: Damit Muskeln und Faszien bei jeder Bewegung reibungslos aneinander gleiten können, produzieren spezialisierte Zellen bei Bewegung im Bindegewebe (die sogenannten Fasziacyten) ununterbrochen Hyaluronsäure – quasi das körpereigene Schmiermittel (Stecco et al., 2018).
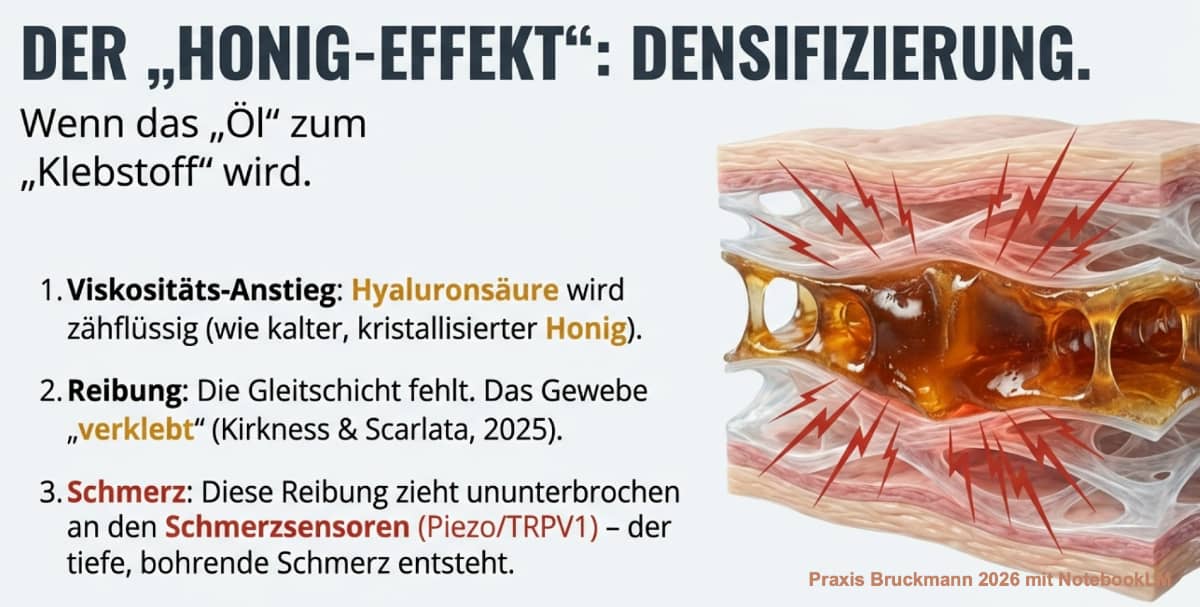
Bewegen wir uns zu wenig, entsteht so etwas wie eine erhöhte Viskosität (Molekülketten verändern sich). Überlasten wir den Körper einseitig oder stehen wir unter chronischem Stress, gerät dieser Prozess weiter aus dem Gleichgewicht ("Quiet or Riot"-Zustand der Zellen). G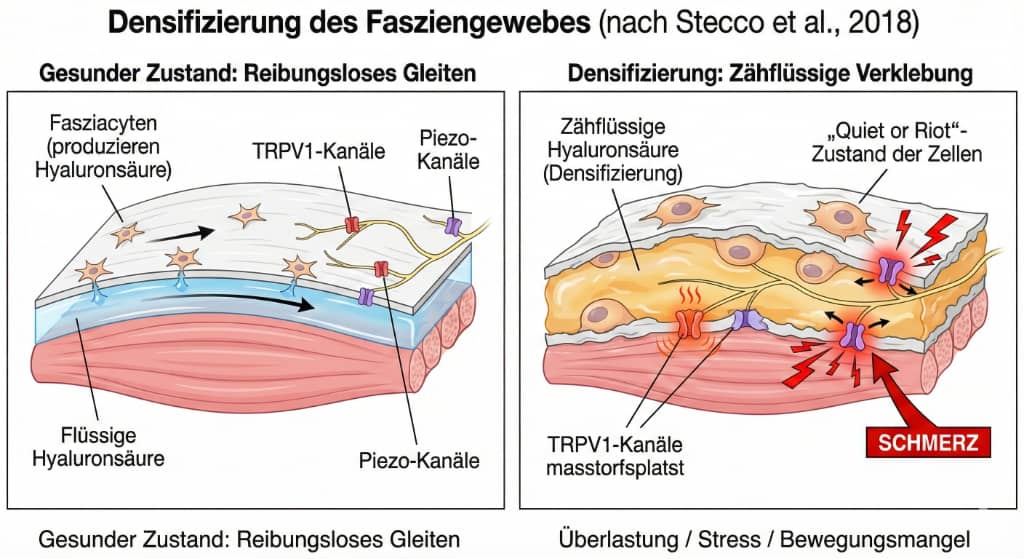 Densifizierung der Faszien - ein Weg in den Schmerz - Praxis Bruckmann 2026emeint ist ein Ruhezustand der Zellen versus ein Remodelling (Kirkness & Scarlata, 2025, Stecco 2025). Die Hyaluronsäure wird zähflüssig und das Gewebe anhaftend - es entsteht eine andere Flüssigkeitsdynamik. Die Wissenschaft nennt diesen Verdichtungsprozess „Densifizierung“ (Kirkness & Scarlata, 2025). Dadurch entsteht bei jeder Bewegung eine mechanische Reibung im Gewebe - ein Honig-Effekt. Wenn Honig warm ist, fließt er flüssig und geschmeidig. Wird er kalt oder steht lange, kristallisiert er und wird zäh und fest. Genau das passiert bei der Densifizierung im Körper. Diese Reibung zieht ununterbrochen an den feinen Schmerzsensoren (Piezo und TRPV1) und löst durchaus tiefen, bohrenden Schmerz aus. Moderne Ultraschallgeräte können diese verminderte Gleitfähigkeit (auch verursacht durch Stress) der Faszien heute sogar in Millimetern objektiv messen und bildlich darstellen (Brandl et al., 2024).
Densifizierung der Faszien - ein Weg in den Schmerz - Praxis Bruckmann 2026emeint ist ein Ruhezustand der Zellen versus ein Remodelling (Kirkness & Scarlata, 2025, Stecco 2025). Die Hyaluronsäure wird zähflüssig und das Gewebe anhaftend - es entsteht eine andere Flüssigkeitsdynamik. Die Wissenschaft nennt diesen Verdichtungsprozess „Densifizierung“ (Kirkness & Scarlata, 2025). Dadurch entsteht bei jeder Bewegung eine mechanische Reibung im Gewebe - ein Honig-Effekt. Wenn Honig warm ist, fließt er flüssig und geschmeidig. Wird er kalt oder steht lange, kristallisiert er und wird zäh und fest. Genau das passiert bei der Densifizierung im Körper. Diese Reibung zieht ununterbrochen an den feinen Schmerzsensoren (Piezo und TRPV1) und löst durchaus tiefen, bohrenden Schmerz aus. Moderne Ultraschallgeräte können diese verminderte Gleitfähigkeit (auch verursacht durch Stress) der Faszien heute sogar in Millimetern objektiv messen und bildlich darstellen (Brandl et al., 2024).
 Lange Zeit dominierte in der therapeutischen Praxis – teilweise geprägt durch frühe Arbeiten der Faszienforschung (z.B. von Robert Schleip) – die Vorstellung, dass durch manuellen Druck Verklebungen ("Adhäsionen") gelöst, Faszienverhärtungen mechanisch aufgebrochen oder das Gewebe plastisch verformt werden könnten. Die Wissenschaft veränderte, korrigierte und ergänzte überholte Vorstellung durch fortlaufende Forschung (Schleip 2021, Stecco 2025). Und weiter: Die Unterscheidung zwischen der Extrazellulären Matrix (Sehnen/Bindegewebe) und der kontraktilen Skelettmuskulatur ist ein weiterer Schlüssel zum Verständnis von Beschwerden, Schmerzen und Therapie geworden. Die Erkenntnisse aus Baars (2017) molekularer Physiologie der Sehnen legen nahe, dass die unmittelbaren und langfristigen Effekte myofaszialer Behandlungen durch andere, weitaus subtilere zelluläre und flüssigkeitsdynamische Prozesse sowie Cross-Links (Verbindung von Kollagenfasern zu Elastinfasern) erklärt werden müssen, während die Erkenntnisse von Warneke myofasziale Prozesse im Muskelbereich erhellen. Die Konvergenz (Zusammenführen von widersprüchlich erscheinenden Ergebnissen) dieser Forschungsarbeiten markiert das Ende standardisierter "One-Size-Fits-All"-Belastungsprotokolle bzw. Behandlungsprotokolle und die begründete Hoffnung mit modernen manuellen Therapien die Beschwerden in den Griff zu bekommen (Warneke 2024)
Lange Zeit dominierte in der therapeutischen Praxis – teilweise geprägt durch frühe Arbeiten der Faszienforschung (z.B. von Robert Schleip) – die Vorstellung, dass durch manuellen Druck Verklebungen ("Adhäsionen") gelöst, Faszienverhärtungen mechanisch aufgebrochen oder das Gewebe plastisch verformt werden könnten. Die Wissenschaft veränderte, korrigierte und ergänzte überholte Vorstellung durch fortlaufende Forschung (Schleip 2021, Stecco 2025). Und weiter: Die Unterscheidung zwischen der Extrazellulären Matrix (Sehnen/Bindegewebe) und der kontraktilen Skelettmuskulatur ist ein weiterer Schlüssel zum Verständnis von Beschwerden, Schmerzen und Therapie geworden. Die Erkenntnisse aus Baars (2017) molekularer Physiologie der Sehnen legen nahe, dass die unmittelbaren und langfristigen Effekte myofaszialer Behandlungen durch andere, weitaus subtilere zelluläre und flüssigkeitsdynamische Prozesse sowie Cross-Links (Verbindung von Kollagenfasern zu Elastinfasern) erklärt werden müssen, während die Erkenntnisse von Warneke myofasziale Prozesse im Muskelbereich erhellen. Die Konvergenz (Zusammenführen von widersprüchlich erscheinenden Ergebnissen) dieser Forschungsarbeiten markiert das Ende standardisierter "One-Size-Fits-All"-Belastungsprotokolle bzw. Behandlungsprotokolle und die begründete Hoffnung mit modernen manuellen Therapien die Beschwerden in den Griff zu bekommen (Warneke 2024)
Der Einfluss von Stress auf myofasziales Schmerzsyndrom
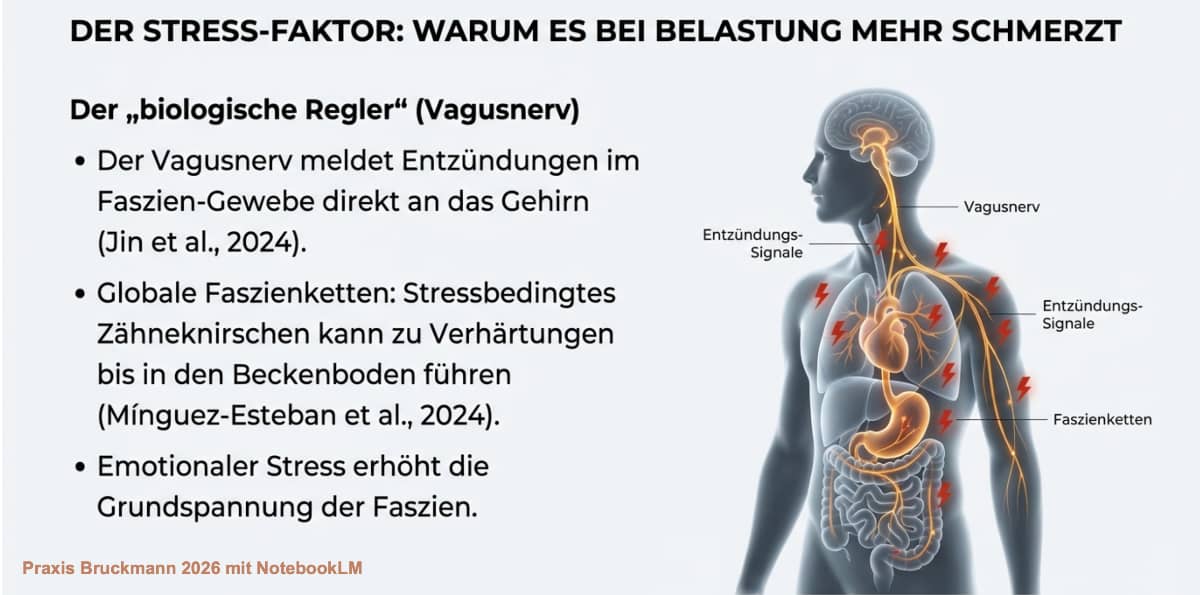
Haben Sie das Gefühl, dass Ihre Schmerzen in stressigen Lebensphasen schlimmer werden? Auch das lässt sich heute belegen (Overmann 2024, Brandl 2024). Unser Körper und unser Gehirn kommunizieren pausenlos miteinander. Forscher haben herausgefunden, dass der Vagusnerv Entzündungen im Faszien-Gewebe direkt an das Gehirn meldet. Dort sitzt eine Art „biologischer Regler“, der die Entzündungsreaktionen im Körper aktiv hoch- oder herunterfahren kann (Jin et al., 2024). Zudem überträgt sich emotionaler Stress auf die Grundspannung der Faszien: Stressbedingtes Zähneknirschen kann über sogenannte "globale Faszienketten" sogar messbar zu schmerzhaften Verhärtungen im weit entfernten Beckenboden führen (Mínguez-Esteban et al., 2024). Das ist Grundlagenforschung und wird noch weiter zu klären sein.
Behandlung von myofaszialen Schmerzen: Moderne Therapien, die helfen
Diese neuen Erkenntnisse der Schmerzforschung erklären exakt, warum bestimmte Behandlungen bei faszialen Schmerzen so gut wirken:
Wärme: Wärmeanwendungen (wie Wärmekissen) aktivieren die TRPV1-Rezeptoren. Durch eine raffinierte biochemische Kettenreaktion schaltet diese Aktivierung indirekt die mechanischen Schmerzsensoren (Piezo) im Gewebe ab. Das ist der Grund, warum Wärme bei Zug- und Dehnungsschmerz Linderung verschafft.
Manuelle Faszientherapie
Spezielle rhythmische Massagen (vgl. Antonio Stecco) bzw. manuelles Faszienrollen (vgl. auch Pohltherapie®) üben gezielt mechanischen Druck und Bewegung aus. Reibung bei der Therapie erwärmt das Gewebe physikalisch. Dadurch wird die zähflüssige, verdichtete Hyaluronsäure wieder weich und flüssig (Stecco, 2018). Die Faszien können wieder frei gleiten, und die Bewegungseinschränkung verschwindet (Overmann et al., 2024).
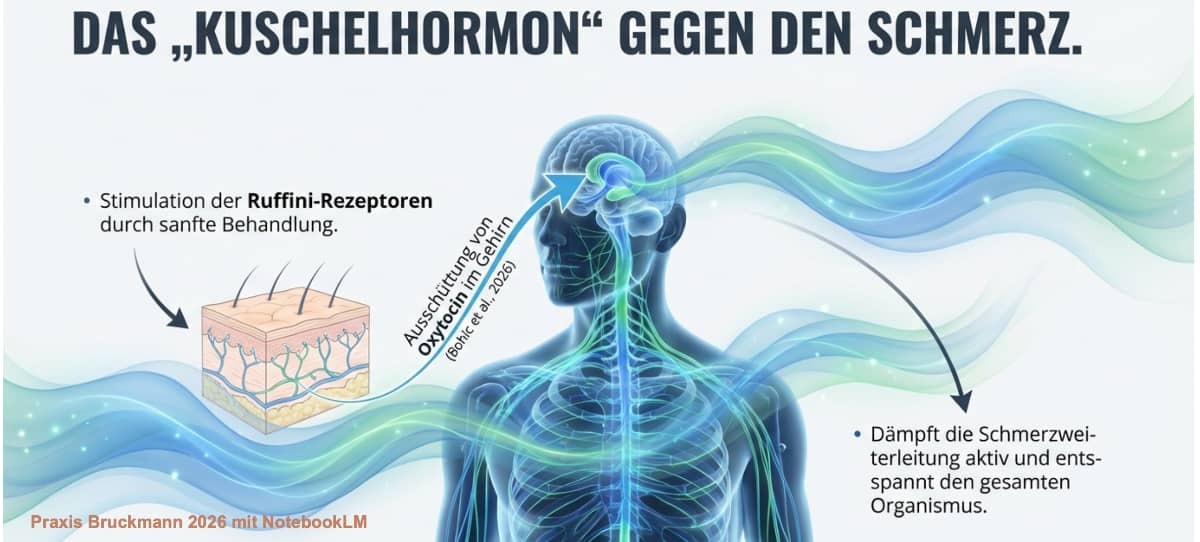
Ein "Kuschelhormon" gegen Schmerz
Sanfte manuelle Behandlungen bspw. der Ruffini-Rezeptoren bewirken im Rückenmark und Gehirn eine messbare Ausschüttung des Hormons Oxytocin. Dieses Hormon dämpft die Schmerzweiterleitung aktiv und sorgt dafür, dass sich der gesamte Organismus tief entspannt (Bohic et al., 2026).
Pandiculation oder Yoga
Lange dachte man, dass Dehnen vor allem den Muskel beeinflusst. Neuere Messungen zeigen aber: Dehnreize verändern auch das Bindegewebe um die Muskeln herum (Warneke et al., 2024).
Dabei scheint ruhiges, gehaltenes Dehnen (statisch) die „tiefe Faszie“ messbar weicher bzw. weniger steif zu machen, während federndes/bewegtes Dehnen (dynamisch) das nicht in gleichem Maß schafft (Warneke et al., 2024; Paxton 2012). Und genau diese „weichere Faszie“ hängt am stärksten damit zusammen, dass man sich besser bewegen kann (größere Beweglichkeit) (Warneke et al., 2024). Daher ist es sinnvoll propriozeptive neuromuskuläre Entspannungstechniken anzuwenden, wie zum Beispiel spezielle Yogaübungen oder Pandiculations (Hanna). Was Sehnenprobleme angeht, kann das das Therapieprotokoll von Baar zum Einsatz kommen.
Wenn die Muskelfaszie weniger steif ist, zieht sie außerdem weniger dauerhaft an kleinen Schmerz- und Fühlsensoren im Gewebe – das kann erklären, warum Dehnen bei myofaszialen Beschwerden oft Schmerzen reduziert (Warneke et al., 2024).
Drücken und Gleiten
 Manchmal sind Faszienschichten nicht gut gegeneinander verschieblich (Scherbeweglichkeit eingeschränkt), weil die „Gleitschicht“ dazwischen (mit Hyaluronsäure) zäh ist – das nennt man Densifizierung (Roman et al., 2013). Dann kann ein gezielter, stärkerer Druck mit Scherkräften sinnvoll sein.
Manchmal sind Faszienschichten nicht gut gegeneinander verschieblich (Scherbeweglichkeit eingeschränkt), weil die „Gleitschicht“ dazwischen (mit Hyaluronsäure) zäh ist – das nennt man Densifizierung (Roman et al., 2013). Dann kann ein gezielter, stärkerer Druck mit Scherkräften sinnvoll sein.
Außerdem kann instrumentengestützte Faszientherapie eingesetzt werden: Werkzeuge bündeln den Druck auf eine kleinere Fläche als die Hand und können so gezielter „durchdrücken“ (Egner, Schwarze & Schleip, 2021). Das kann verklebte Schichten mechanisch trennen und das zähe „Gel“ durch Bewegung/Druck wieder flüssiger machen – ähnlich wie Ketchup, der nach dem Schütteln besser fließt (Thixotropie) (Roman et al., 2013).
Wie viel Druck ist sinnvoll?
Damit man tiefere Strukturen (z. B. im unteren Rücken oder am Hals) überhaupt erreicht, muss man erst durch das Unterhautfettgewebe „hindurcharbeiten“; Studien nennen dafür im Schnitt etwa 6 N/cm² Druck – erstaunlich unabhängig davon, wie dick das Fettgewebe ist (van Amstel et al., 2025).
Wenn der Motor mal stottert, nicht anspringt
Durch Stimulation von Mechanorezeptoren, die sich in den Faszien befinden, kann Einfluss auf den Sympathikus genommen werden (Schleip & Klingler, 2016). Aufgrund des Zusammenhangs mit dem Faszientonus können die neurophysiologischen Effekte zu einer Reduzierung der Gewebefestigkeit führen. Die Reize können auch das Bewusstsein erreichen und „zu einer Resensibilisierung und Wahrnehmungsänderung und somit auch zu veränderten Bewegungsmustern führen.“ (Preck, 2016) Aus diesem Grund wird dem sensomotorisches Haltungs- und Bewegungstraining eine wichtige Rolle für die Faszienrestrukturierung in der Manualtherapie der Praxis Bruckmann beigemessen. Zugleich soll so faszienbedingten Beschwerden, die auf dysfunktionalen Bewegungs- und Haltungsmustern oder Bewegungsmangel zurückzuführen sind, vorgebeugt werden (Olson, Solomonow & Li, 2006; Preck, 2016). Aus diesem Grund grenzen Bruhn und Wöhl (2009) den Begriff ein, indem sie in ihrer Definition „die Bedeutung des sensorischen Inputs für die aufgabenadäquate motorische Ansteuerung der Bewegung“ (S. 12) hervorheben: „Sensomotorisches Training (SMT) ist die Gesamtheit ALLER Maßnahmen zur Erzeugung und Manipulation sensorischer Wahrnehmungen mit dem Ziel, die motorische Ansteuerung zu optimieren!“ (Bruhn & Wöhl, 2009, S. 11). Daher empfehlen wir spezielle somatische Übungen, die wir gerne in unserer Praxis zeigen.
Manualtherapeutische Grundregel
Patienten:innen kennen oft sehr gut Ihre Grenzen (Aspekt der Neuromodulation des Gewebes) und sie wissen wo es weh tut. Deswegen hören wir Ihnen gut zu bevor und während wir etwas tun. Große, kräftige Regionen brauchen meist mehr Druck, um das Gewebe wirklich zu bewegen; bei kleinen, dünnen Muskeln reicht deutlich weniger (Schleip et al., 2019). Wo Sehnen/Faszien sehr oberflächlich direkt über Knochen liegen (z. B. hinten am Sitzbeinhöcker bei den Hamstrings), ist besondere Vorsicht wichtig, weil der Knochen als Widerlager wirkt und Druck schnell „voll ankommt“ (Forster, Page & Schleip, 2022).
Fazit
Das myofasziale Schmerzsyndrom ist kein Hype und kein Mythos, sondern eine handfeste Erkrankung des Bindegewebes. Mit der richtigen Kombination aus manueller Faszientherapie, ausreichend Bewegung, Wärmebehandlung und Stressreduktion lässt sich die natürliche Gleitfähigkeit Ihres Gewebes wiederherstellen und der Schmerz langfristig wirksam behandeln. Leiden Sie selbst unter unerklärlichen, chronischen Muskelschmerzen?
________________
Haben Sie Fragen oder leiden Sie unter unerklärlichen Muskelbeschwerden oder -schmerzen? Als zertifizierte Therapeutinnen für Pohltherapie® in Saarbrücken und Neustadt helfen wir Ihnen gerne weiter, die Ursache und Lösungen zu finden.
Praxis Bruckmann - jetzt Termin vereinbaren
Zum AUTOR: Tilo Mörgen - Diplom Soziologe, Autor und Fachbuchautor, Mitglied in der Fascia Research Society, Mitglied im Schriftstellerverband, Pohltherapeut, Mitglied im HP-Verband Südwest - zahlreiche Veröffentlichungen in Zeitungen, Zeitschriften, beim Rundfunk
Wissenschaftlicher Literaturnachweis
Annaswamy, T. M., DeLuigi, A. Q., O'Neill, C. W., Keel, J. C., & Rubin, D. S. (2011). Emerging concepts in the treatment of myofascial pain: a review of medications, modalities, and needle-based interventions. PM&R, 3(10), 940-961.
Baar, K. (2017). Minimizing injury and maximizing return to play: Lessons from engineered ligaments. Sports Medicine, 47(Suppl 1), 5–11. https://doi.org/10.1007/s40279-017-0719-x
Bohic, M., Salamone, P. C., Zuo, W., Negm, A., Fulton, S. L., Du, S., Jayakumar, S., Keating, J., Soubeyre, V., Gradwell, M. A., Upadhyay, A., Shorter, L., Kim, J., Inoue, Y. U., Inoue, T., Mensch, B., Ye, J.-H., Peirs, C., Poulen, G., Lonjon, N., Vachiery-Lahaye, F., Bauchet, L., Bourinet, E., Olausson, H., Abdus-Saboor, I., Tao, Y.-X., Boehme, R., & Abraira, V. E. (2026). Oxytocin Modulation of Spinal Circuits Drives Therapeutic Benefits of Massage. bioRxiv Preprint. https://doi.org/10.64898/2026.01.11.698886
Brandl, A., Wilke, J., Horstmann, T., Reer, R., Egner, C., Schmidt, T., & Schleip, R. (2024). Quantifying thoracolumbar fascia deformation to discriminate acute low back pain patients and healthy individuals using ultrasound. Scientific Reports, 14(1), 20044. https://doi.org/10.1038/s41598-024-70982-7
Brandl, A., & Schleip, R. (2025). The In Vitro and Vivo Validation of a New Ultrasound Method to Quantify Thoracolumbar Fascia Deformation. Journal of Clinical Medicine, 14(5), 1736. https://doi.org/10.3390/jcm14051736
Bruhn, S. & Wöhl, U. (2009). Expertise "Sensomotorisches Training - propriozeptives Training" Bd.1 (1. Aufl.). Köln: Bundesinstitut für Sportwissenschaft.
Caterina, M. J., Schumacher, M. A., Tominaga, M., Rosen, T. A., Levine, J. D., & Julius, D. (1997). The capsaicin receptor: A heat-activated ion channel in the pain pathway. Nature, 389(6653), 816–824.
Coste, B., Mathur, J., Schmidt, M., Earley, T. J., Ranade, S., Petrus, M. J., Dubin, A. E., & Patapoutian, A. (2010). Piezo1 and Piezo2 are essential components of distinct mechanically activated cation channels. Science, 330(6000), 55–60.
Ding, X., Zhu, C., Lu, Q., Zhang, Y., & Gao, B. (2025). TRPV1 signaling in skeletal muscle: A mini review of physiological and pathological roles. Cell Calcium, 131, 103057. https://doi.org/10.1016/j.ceca.2025.103057
Egner, C., Schwarze, M., & Schleip, R. (2021). Immediate Effects of Instrument-assisted Soft Tissue Mobilization on Hydration Content in Lumbar Myofascial Tissues. Journal of Clinical Medicine.
Forster, J., Page, P., & Schleip, R. (2022). IASTM: Instrument-Assisted Myofascial Therapy: Principles and clinical applications. Handspring Publishing.
Fede, C., Clair, C., Stecco, C., et al. (2025). The Human Superficial Fascia: A Narrative Review. International Journal of Molecular Sciences, 26, 5587.
Julius D, Basbaum AI. Molecular mechanisms of nociception. Nature. 2001 Sep 13;413(6852):203-10. doi: 10.1038/35093019. PMID: 11557989.
Jin, H., Li, M., Jeong, E., Castro-Martinez, F., & Zuker, C. S. (2024). A body-brain circuit that regulates body inflammatory responses. Nature, 630(8017), 695-703. https://doi.org/10.1038/s41586-024-07469-y
Kim, Y. S., et al. (2015). Activation of TRPV1 channels inhibits mechanosensitive Piezo channel activity by depleting membrane phosphoinositides. Science Signaling, 8(363), ra15.
Kirkness, K. B., & Scarlata, S. (2025). Understanding Fascial Tissue on the Molecular Level—How Its Unique Properties Enable Adaptation or Dysfunction. International Journal of Molecular Sciences, 27(1), 160. https://doi.org/10.3390/ijms27010160
Langevin, H. M., et al. (2011). Reduced thoracolumbar fascia shear strain in human chronic low back pain. BMC Musculoskeletal Disorders, 12, 203.
Lotteau, S., Ducreux, S., Romestaing, C., Legrand, C., & Van Coppenolle, F. (2013). Characterization of functional TRPV1 channels in the sarcoplasmic reticulum of mouse skeletal muscle. PLoS ONE, 8(3), e58673. https://doi.org/10.1371/journal.pone.0058673
Ma, N., Chen, D., Lee, J.-H., Kuri, P., Hernandez, E. B., Kocan, J., Mahmood, H., Tichy, E. D., Rompolas, P., & Mourkioti, F. (2022). Piezo1 regulates the regenerative capacity of skeletal muscles via orchestration of stem cell morphological states. Science Advances, 8(11), eabn0485.
Mense, S. (2019). Innervation of the thoracolumbar fascia. European Journal of Translational Myology, 29(3), 8297.
Mínguez-Esteban, I., De-la-Cueva-Reguera, M., Romero-Morales, C., Martínez-Pascual, B., Navia, J. A., Bravo-Aguilar, M., & Abuín-Porras, V. (2024). Physical manifestations of stress in women. Correlations between temporomandibular and pelvic floor disorders. PLOS ONE, 19(4), e0296652. https://doi.org/10.1371/journal.pone.0296652
Overmann, L., Schleip, R., Anheyer, D., & Michalak, J. (2024). Effectiveness of myofascial release for adults with chronic neck pain: a meta-analysis. Physiotherapy, 123, 56-68. https://doi.org/10.1016/j.physio.2023.12.002
Patapoutian, A. (2020). Piezo channels: The transducers of mechanical force. Cell, 183(1), 1–15.
Olson, M., Solomonow, M. & Li, L. (2006). Flexion-relaxation response to gravity. J Biomech, 39(14), 2545-2554. doi:10.1016/j.jbiomech.2005.09.009
Preck, S. (2016). Faszienbehandlung, Massage - Klassische Massage, Querfriktionen, Funktionsmassage, Faszienbehandlung (4th. Aufl., S. 459-494). Berlin Heidelberg: Springer Verlag.
Paxton, J. Z., Hagerty, P., Andrick, J. J., & Baar, K. (2012). Optimizing an intermittent stretch paradigm using ERK1/2 phosphorylation results in increased collagen synthesis in engineered ligaments. Tissue Engineering Part A, 18(3-4), 277–284. https://doi.org/10.1089/ten.tea.2011.0336
Pirri, C., Pirri, N., Petrelli, L., De Caro, R., & Stecco, C. (2025). Redefining fascia: A mechanobiological hub and stem cell reservoir in regeneration—A systematic review. International Journal of Molecular Sciences, 26(20), 10166. https://doi.org/10.3390/ijms262010166
Quintner, J. L., Bove, G. M., & Cohen, M. L. (2015). A critical evaluation of the trigger point phenomenon. Rheumatology, 54(3), 392-399. https://doi.org/10.1093/rheumatology/keu471
Roman, M., Chaudhry, H., Bukiet, B., Stecco, A., & Findley, T. W. (2013). Mathematical analysis of the flow of hyaluronic acid around fascia during manual therapy motions. The Journal of the American Osteopathic Association, 113(8), 600-610.
Schleip, R., & Klingler, W. (2016). Stiffnessregulation faszialer Gewebe: Gibt es einen Faszientonus? In A. Arampatzis, S. Braun, & T. Lüttke (Hrsg.), Active Health: Bewegung ist gesund (S. 110–118). Feldhaus, Edition Czwalina.
Schleip, R. (2016). Mechanotransduktion: Von der zellulären Ebene bis zum ganzen Körper. Osteopathische Medizin, 17(3), 16–21. https://doi.org/10.1016/S1615-9071(16)30066-8
Schleip, R., Stecco, C., Driscoll, M., & Huijing, P. (Hrsg.). (2021). Fascia: The Tensional Network of the Human Body (2. Aufl.). Elsevier Health Sciences.
Schleip, R., Bartsch, K. (2023). Faszien als sensorisches und emotionales Organ: Faszien als Sinnesorgan, Osteopathische Medizin, Volume 24, Issue 1
Sharkey, J., & Kirkness, K. B. (2025). Stochastic Nature of Fascia: From Layered Pedagogical Artifact to Morphogenetic Reality in Clinical Anatomy. Life, 15, 1479.
Stecco, C., Pratt, R., Nemetz, L. D., Schleip, R., Stecco, A., & Theise, N. D. (2025). Towards a comprehensive definition of the human fascial system. Journal of Anatomy, 246(6), 1084-1098. https://doi.org/10.1111/joa.14212
Stecco, A., Stecco, C., Macchi, V., Porzionato, A., Ferraro, C., Masiero, S., & De Caro, R. (2018). The fasciacytes: A new cell devoted to fascial gliding regulation. Clinical Anatomy, 31(5), 667–676. https://doi.org/10.1002/ca.23072
Travell, J. G., & Simons, D. G. (1983). Myofascial pain and dysfunction: The trigger point manual. Williams and Wilkins.
van Amstel, R. N., Weide, G., Wesselink, E. O., Noten, K., Jacobs, K., Pool-Goudzwaard, A. L., & Jaspers, R. T. (2025). A review and empirical findings of fasciae and muscle interactions in low back pain. Journal of Osteopathic Medicine, 125(1), 37-46.
van Amstel, R. N., Weide, G., Wesselink, E. O., Noten, K., & Jaspers, R. T. (2025). Mechanosensitivity and Adipose Thickness as Determinants of Pressure to Reach Deep Fasciae in Cervical and Thoracolumbar Regions. Sensors, 25(16), 5073.
Warneke, K., Thomas, E., Blazevich, A. J., & Wilke, J. (2024). The effects of static and dynamic stretching on deep fascia stiffness: a randomized controlled cross-over study. Sports Medicine.
Woo, S. H., Lukacs, V., de Nooij, J. C., Zaytseva, D., Criddle, C. R., Francisco, A.,... & Patapoutian, A. (2015). Piezo2 is the principal mechanotransduction channel for proprioception. Nature Neuroscience, 18(12), 1756–1762.