Hypermobilitätssyndrom - Bindegewebsschwäche
Superbeweglich und trotzdem steif mit Schmerzen (hEDS, HDS)
hEDS = hypermobile Ehlers-Danlos-Syndrom (hEDS)
HDS = Hypermobilitäts-Spektrum-Störung (HSD)
von Tilo Mörgen (Fachautor, Dipl. Soziologe)
 Haben Sie eine jahrelange Odyssee hinter sich, bei der Ihnen gesagt wurde, „da sei nichts“, obwohl Sie chronische Schmerzen und Erschöpfung spüren? Sie sind nicht allein. Die Wissenschaft beginnt gerade erst zu verstehen (Wang et.al. 2025), was Sie schon lange fühlen: Es geht nicht nur um „lockere Gelenke“, sondern um ein komplexes Geschehen in Ihren Faszien – dem inneren Netzwerk Ihres Körpers und ja, es ist selten - also eher ein seltenes Zebra, wobei Ärzte eben sinnvollerweise zuerst mal nach den häufigeren Pferden Ausschau halten.
Haben Sie eine jahrelange Odyssee hinter sich, bei der Ihnen gesagt wurde, „da sei nichts“, obwohl Sie chronische Schmerzen und Erschöpfung spüren? Sie sind nicht allein. Die Wissenschaft beginnt gerade erst zu verstehen (Wang et.al. 2025), was Sie schon lange fühlen: Es geht nicht nur um „lockere Gelenke“, sondern um ein komplexes Geschehen in Ihren Faszien – dem inneren Netzwerk Ihres Körpers und ja, es ist selten - also eher ein seltenes Zebra, wobei Ärzte eben sinnvollerweise zuerst mal nach den häufigeren Pferden Ausschau halten.
Zusätzlich: Ehlers-Danlos - Ein persönlicher spannender Erfahrungsbericht einer Patientin (B.S.) vom Oktober 2025 (PDF - Download)
Hypermobil: Das Wichtigste in Kürze
- Keine Einbildung: hEDS und HSD sind echte, körperliche Erkrankungen des Bindegewebes, die das gesamte System betreffen (Wang et al., 2025).
- Das Paradoxon: Betroffene sind zwar hypermobil (überbeweglich), fühlen sich aber oft extrem steif. Das liegt an „verklebten“ Faszien, mit denen der Körper versucht, instabile Gelenke zu schützen (Wang et al., 2025).
- Ganzheitlich: Neben Gelenkschmerzen gehören oft auch Erschöpfung (Fatigue), Kreislaufprobleme (POTS) und Magen-Darm-Beschwerden
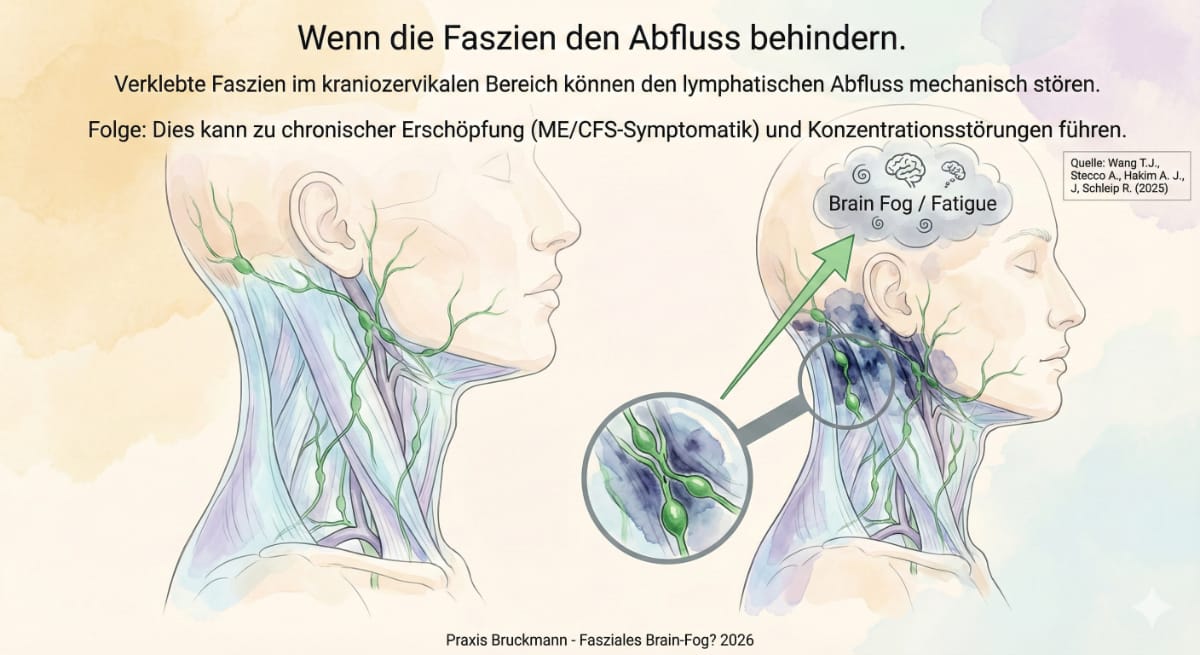
- Erschöpfung (Fatigue) und „Brain Fog“ hängen oft mit einem gestörten Lymphabfluss in den Faszienschichten zusammen (Lubell, 2025).
- Kein reines Gelenkproblem: Hypermobilität betrifft das gesamte Fasziensystem als aktives Netzwerk für Kraft und Wahrnehmung (Wang et al., 2025).
- Richtig trainieren: Klassisches Dehnen ist oft kontraproduktiv. Hilfe bringt gezielte aktive Stabilisierung und ein Training der Tiefenmuskulatur (Hakim e. al. 2017)
Warum findet kein Arzt schnell eine Ursache für meine tiefen Muskelschmerzen?
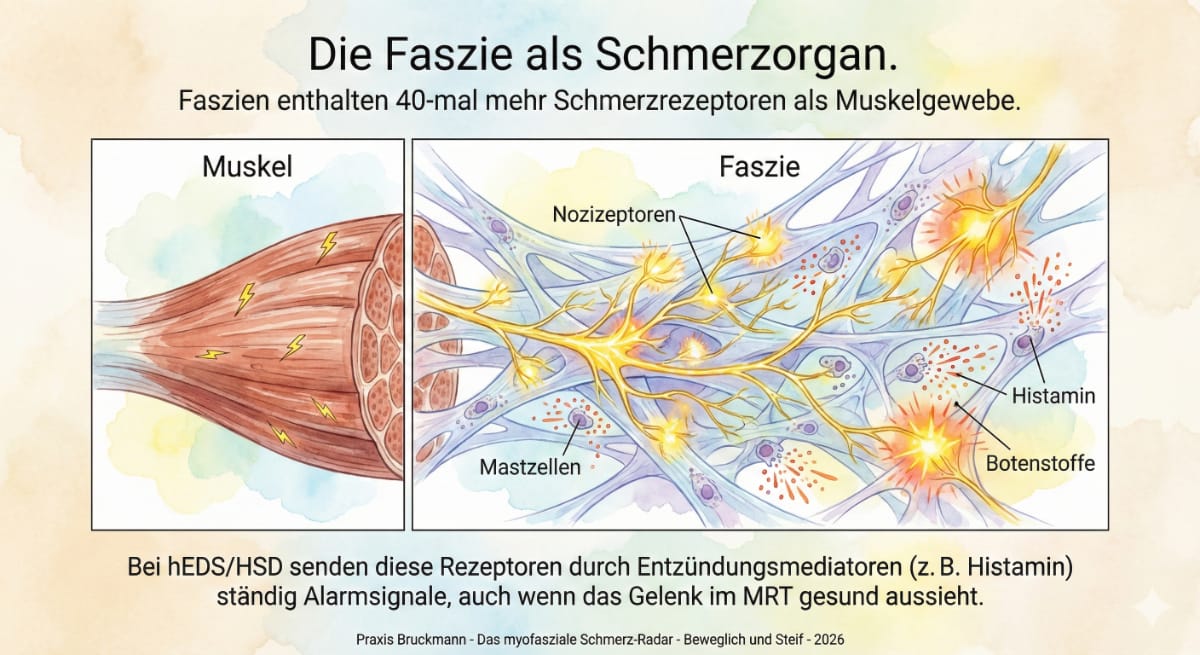
Faszien besitzen viel mehr Schmerzrezeptoren als Muskeln (Fede 2022, Schilder 2014, Wang et al., 2025). Bei hEDS/HSD sind diese Rezeptoren oft überempfindlich. Da diese feinen Veränderungen in herkömmlichen MRT- oder Röntgenbildern kaum sichtbar sind, gelten Patient:innen oft als „befundfrei“, obwohl die Schmerzen real und neuroimmun (komplexe Wechselwirkung zwischen dem Nervensystem und dem Immunsystem, bei der Entzündungsprozesse Nervenstrukturen schädigen oder sensibilisieren) bedingt sind (Castori et al., 2017; Wang et al., 2025).
Warum fühle ich mich so, als ob ich Gelenke aus Gummi habe, während meine Muskeln gleichzeitig zum Zerreißen gespannt sind?
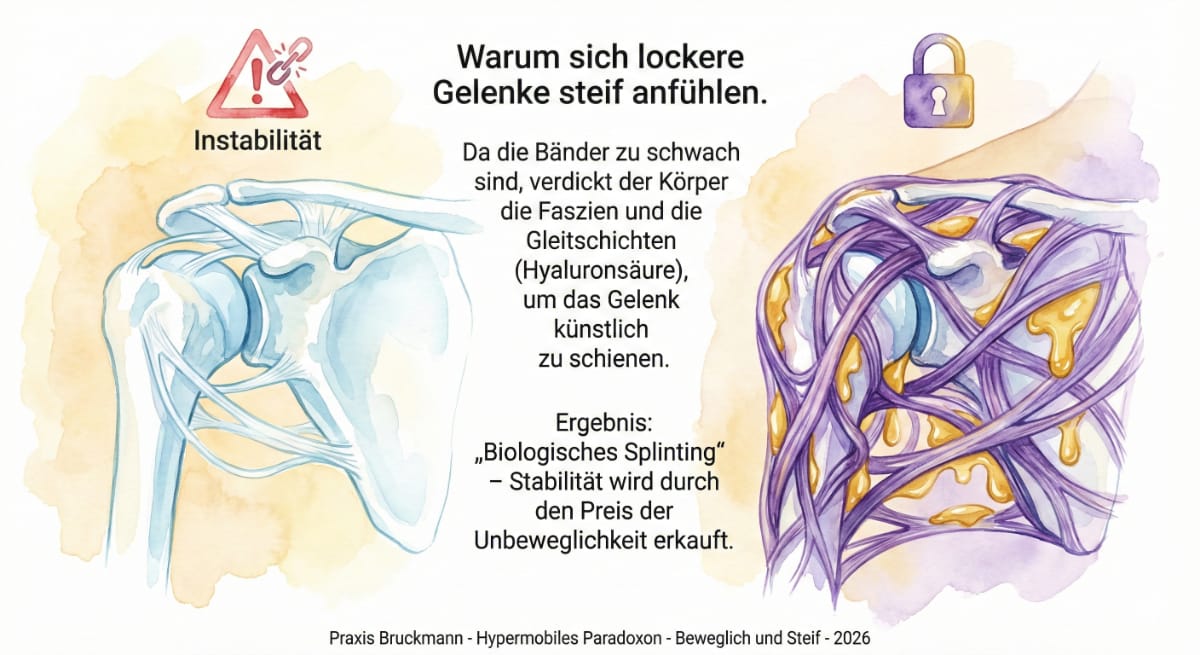
Dies ist ein Schutzmechanismus Ihres Körpers. Da die Bänder die Gelenke nicht ausreichend halten können, verdickt das Fasziensystem die Gleitschichten (Hyaluronsäure) zwischen den Geweben. Dieses „biologische Splinting“ (Schienen) erzeugt eine Ersatzstabilität, die sich für Sie jedoch wie eine massive Verspannung oder ein „Eingemauertsein“ anfühlt (Wang et al., 2025).
Hilft mir klassische Massage oder Dehnung bei meinen Schmerzen?
Vorsicht ist geboten: Aggressives Lösen von Gewebespannungen ohne gleichzeitiges Stabilitätstraining kann die Symptome verschlimmern. Da die Faszien-Spannung Ihre Gelenke schützt, führt ein reines „Lockermachen“ oft dazu, dass der Körper danach mit noch mehr Steifigkeit reagiert, um die Instabilität auszugleichen (Wang et al., 2025).
Superbeweglich und trotzdem steif: Schmerzen bei hEDS & HSD verstehen
Lange Zeit wurden das hypermobile Ehlers-Danlos-Syndrom (hEDS) und die Hypermobilitäts-Spektrum-Störung (HSD) als reine „Überbeweglichkeit“ abgetan. Doch für Patienten bedeutet die Diagnose oft das Ende einer jahrzehntelangen Suche nach Antworten (Malfait et al., 2017).
Heute weiß man: hEDS und HSD sind keine völlig verschiedenen Dinge, sondern liegen auf einem gemeinsamen Spektrum (Gensemer et al., 2021). Während hEDS strengere Kriterien für das gesamte Bindegewebe erfüllen muss, leiden HSD-Patienten oft unter einer ebenso hohen Krankheitslast (Engelbert et al., 2017). Die Ursache liegt in der „extrazellulären Matrix“ – dem biologischen Kleber, der unsere Zellen zusammenhält. Wenn dieser Kleber zu schwach ist, gerät das ganze System ins Wanken.
Das Paradoxon: Warum führt Hypermobilität zu muskulärer Steifheit?
Viele Patienten berichten von einem seltsamen Gefühl: „Ich kann meine Finger verbiegen, aber mein ganzer Rücken fühlt sich an wie ein Brett.“ Die Forschung von Wang et al. (2025) liefert hierfür eine faszinierende Erklärung:
Die Rolle der Hyaluronsäure und des „Biologischen Splintings
Biologisches Schienen-System: Weil Ihre Bänder die Gelenke nicht halten können, springt das fasziale System ein. Es verdickt sich und wird „klebriger“, um eine Art Ersatz-Stabilität zu schaffen (Wang et al., 2025).
Verklebte Gleitschichten: Zwischen den Faszien liegt Hyaluronsäure, die wie Schmieröl wirkt. Bei Hypermobilität verändert sich dieses „Öl“ – es wird zähflüssig wie Honig. Die Schichten gleiten nicht mehr, was zu dem typischen Steifigkeitsgefühl und tiefen Schmerzen führt (Wang et al., 2025).
Faszien als Schmerzquelle: Neue Forschungsergebnisse 2025
Sensorischer Alarm: Faszien enthalten viel mehr Schmerzrezeptoren als Muskeln. Ein gereiztes Fasziennetz sendet permanent Alarmsignale an das Gehirn, was zu chronischen Schmerzen und einer Überreizung des Nervensystems führt (Wang et al., 2025).
Begleitsymptome: Fatigue, POTS und der lymphatische Abfluss
Ein Durchbruch in der Forschung von Lubell (2025) zeigt, dass die Faszien auch den Abfluss von Lymphflüssigkeit beeinflussen. Lymphgefäße verlaufen direkt durch diese Gewebeschichten (Rasmussen & Nedeergard 2022). Wenn die Faszie im Nackenbereich verdickt oder unbeweglich ist, kann das Gehirn seine „Abfälle“ nicht mehr richtig loswerden (glymphatisches System - Bordeleau 2022, Chong 2024)). Das Ergebnis sind Symptome wie:
- Chronische Erschöpfung (ME/CFS)
- Konzentrationsstörungen (Brain Fog)
- Schwindel und Kreislaufprobleme (POTS)
Diese Erkenntnis (Wostyn 2025) validiert das Gefühl vieler Patienten, dass ihr ganzer Körper unter „Druck“ steht.
Therapie-Ansätze: Stabilität statt Dehnung
Traditionelle Physiotherapie, die nur auf Dehnen setzt, verschlimmert die Probleme oft, da sie die ohnehin lockeren Strukturen weiter schwächt. Besser die Therapie setzt auf Stabilität statt Flexibilität. Auch pohltherapeutische Vorgehensweise sollten Ihrem Problem angepasst werden:
- Aktive Stabilisierung: Das Ziel ist es, das Gehirn neu zu lehren, wo die Gelenke stehen.
- Tiefenmuskulatur: Sensomotorische Übungen mit kleinen ruhigen Bewegungen und Auflagemöglichkeiten fördern Muskeln, die Ihre Gelenke direkt absichern (Wang et al., 2025).
- Propriozeption: Training auf instabilen Unterlagen (unter Anleitung!) verbessert die Körperwahrnehmung.
- Sanfte Faszien-Arbeit: Aggressives „Rollen“ auf harten Faszienrollen ist oft zu schmerzhaft und kann Gewebe verletzen.
- Sanfter Druck: Manualtherapien sollten darauf abzielen, die Gleitfähigkeit der Hyaluronsäure wiederherzustellen, ohne die Stabilität zu nehmen (Wang et al., 2025).
- Lymphdrainage: Sanfte Techniken können helfen, den „Stau“ im Gewebe zu lösen (Lubell, 2025).
- Pacing und Hilfsmittel: Lernen Sie, auf die Signale Ihres Körpers zu hören.
- Hilfsmittel: Bandagen oder Kompressionskleidung können dem Körper das Gefühl von Halt geben, das das Bindegewebe nicht leisten kann.
- Wärme vs. Kälte: Wärme hilft oft bei der zähen Hyaluronsäure (Steifigkeit), während Kälte bei akuten Entzündungen der Gelenke (Reizung) lindernd wirkt.
Hypermobilitätsströungen: Was ich mitnehmen kann?
- Vertrauen Sie Ihrem Gefühl: Wenn Sie sich steif fühlen, obwohl Sie beweglich sind, ist das kein Widerspruch, sondern ein Zeichen für die Kompensation Ihres Körpers (Wang et al., 2025).
- Stoppen Sie das Überdehnen: Widerstehen Sie dem Drang, in die maximale Dehnung zu gehen – Ihr Körper braucht Kraft und Halt, nicht noch mehr Weite.
- Suchen Sie Experten: Eine korrekte Diagnose dauert im Schnitt 14 bis 22 Jahre (Hakim et al., 2017). Geben Sie nicht auf, bis Sie Therapeuten finden, die das hypermobile System verstehen.
- Ganzheitlicher Ansatz: Behandeln Sie nicht nur das Knie oder den Rücken. Achten Sie auf Ernährung, Schlaf und Stressmanagement, um das überreizte Nervensystem zu beruhigen.
__________________
Haben Sie Fragen oder leiden Sie unter unerklärlichen Muskelbeschwerden oder -schmerzen?
Als zertifizierte Therapeutinnen für Pohltherapie® in Saarbrücken und Neustadt helfen wir Ihnen gerne weiter, die Ursache und Lösungen zu finden.
Praxis Bruckmann - jetzt Termin vereinbaren
____________________
Zum AUTOR: Tilo Mörgen - Diplom Soziologe, Autor und Fachbuchautor, Mitglied in der Fascia Research Society, Mitglied im Schriftstellerverband, Pohltherapeut, Mitglied im HP-Verband Südwest - zahlreiche Veröffentlichungen in Zeitungen, Zeitschriften, beim Rundfunk
_____________________
Literaturliste (Fachliteratur)
Bordeleau, M., Carrillo, J. L. P., & Tremblay, M. È. (2022). The glymphatic system: A beginner’s guide. Frontiers in Neuroscience, 16, 1007408. https://doi.org/10.3389/fnins.2022.1007408 (https://www.google.com/search?q=https://doi.org/10.3389/fnins.2022.1007408)
Chong, P. L. H. (2024). Glymphatic dysfunction and its contribution to cognitive impairment: A review of recent clinical evidence. Journal of Neurochemistry, 168(2), 112-129.
Castori, M., Tinkle, B., Levy, H., Grahame, R., Malfait, F., & Hakim, A. (2017). A framework for the classification of joint hypermobility and related conditions. American Journal of Medical Genetics Part C: Seminars in Medical Genetics, 175(1), 148–157.
Chiarelli, N., Carini, G., Zoppi, N., Ritelli, M., & Colombi, M. (2019). Molecular insights into the pathogenesis of hypermobile Ehlers-Danlos syndrome from dermal fibroblasts gene expression profiling. Frontiers in Genetics, 10, 1162.
Engelbert, R. H., Juul-Kristensen, B., Pacey, V., De Wandele, I., Smeenk, S., Woinarosky, N., ... & Simmonds, J. V. (2017). The evidence-based rationale for physical therapy treatment of children, adolescents, and adults diagnosed with joint hypermobility syndrome/hypermobile Ehlers Danlos syndrome. American Journal of Medical Genetics Part C: Seminars in Medical Genetics, 175(1), 158–167.
Gensemer, C., Burks, R., Kautz, S., Moore, D. P., Lavallee, M., & Norris, R. A. (2021). Hypermobile Ehlers-Danlos syndromes: Complex phenotypes, unknown genetics, and efforts toward a unified etiology. Vascular Medicine, 26(5), 570–579.
Fede, C., Petrelli, L., Guidolin, D., Porzionato, A., De Caro, R., & Stecco, C. (2022). Fascial innervation: A systematic review of the literature. International Journal of Molecular Sciences, 23(10), 5674. https://doi.org/10.3390/ijms23105674 (https://doi.org/10.3390/ijms23105674)
Hakim, A., De Wandele, I., O'Callaghan, C., Pocinki, A., & Rowe, P. (2017). Chronic fatigue in Ehlers-Danlos syndrome—Hypermobile type. American Journal of Medical Genetics Part C: Seminars in Medical Genetics, 175(1), 175–180.
Iliff, J. J., Wang, M., Liao, Y., Plogg, B. A., Peng, W., Gundersen, G. A., ... & Nedergaard, M. (2012). A paravascular pathway for glymphatic utilization of cerebrospinal fluid and its role in waste clearance from the brain. Science Translational Medicine, 4(147), 147ra111.
Lubell, J. (2025). The lymphatic-fascial connection in ME/CFS and hypermobility: A new clinical perspective. Journal of Clinical Medicine, 14(2), 445–458.
Malfait, F., Francomano, C., Byers, P., Belmont, J., Berglund, B., James, J., ... & Tinkle, B. (2017). The 2017 international classification for the Ehlers–Danlos syndromes. American Journal of Medical Genetics Part C: Seminars in Medical Genetics, 175(1), 8–26.
Mense, S. (2019). Innervation of the thoracolumbar fascia. Journal of Bodywork and Movement Therapies, 23(2), 346–348. https://doi.org/10.1016/j.jbmt.2019.01.006 (https://www.google.com/search?q=https://doi.org/10.1016/j.jbmt.2019.01.006)
Rasmussen, M. K., Mestre, H., & Nedergaard, M. (2022). The glymphatic pathway in neurological disorders. The Lancet Neurology, 17(11), 1016-1024.
Schilder, A., Hoheisel, U., Mense, S., & Treede, R. D. (2014). Pain states, flags and secular trends: Nociceptive innervation and sensitization of the fascia. Current Rheumatology Reviews, 10(2), 101–110. https://doi.org/10.2174/1573397110666141124110821 (https://www.google.com/search?q=https://doi.org/10.2174/1573397110666141124110821)
Schilder, A., Enax-Krumova, E. K., Attal, N., Bouhassira, D., Cruccu, G., Finnerup, N. B., ... & Treede, R. D. (2016). Sensory abnormalities in patients with myofascial pain syndrome: A systematic review. European Journal of Pain, 20(9), 1362–1373. https://doi.org/10.1002/ejp.887 (https://www.google.com/search?q=https://doi.org/10.1002/ejp.887)
Tinkle, B., Castori, M., Berglund, B., Cohen, H., Grahame, R., Kazkaz, H., & Levy, H. (2017). Hypermobile Ehlers–Danlos syndrome (a.k.a. Ehlers–Danlos syndrome Type III and Ehlers–Danlos syndrome hypermobility type): Clinical description and natural history. American Journal of Medical Genetics Part C: Seminars in Medical Genetics, 175(1), 48–69.
Wang, X., Schleip, R., Klingler, W., & Zorn, A. (2025). Fascial pathophysiology in hypermobility spectrum disorders and hypermobile Ehlers-Danlos syndrome: A clinical and scientific reassessment. Frontiers in Medicine, 12, 1085321.
Wostyn, P. (2025). The glymphatic system and its role in "brain fog": New insights into neuro-inflammatory clearance. Medical Hypotheses, 172, 110-118.
Zoppi, N., Chiarelli, N., Binetti, S., Ritelli, M., & Colombi, M. (2018). Dermal fibroblast-to-myofibroblast transition sustained by αvβ3 integrin-ILK-Snail1/Slug pathway is a common feature of hypermobile Ehlers-Danlos syndrome and hypermobility spectrum disorders. Biochimica et Biophysica Acta (BBA)-Molecular Basis of Disease, 1864(4), 1010–1023.